Организм человека - это сложная, непрерывно функционирующая система, способная продуцировать активные вещества для самостоятельного устранения симптомов болезней и защиты от негативных факторов внешней и внутренней окружающей среды. Эти активные вещества называются гормонами и, помимо защитной функции, они также помогают регулировать множество процессов в теле.
Что такое глюкокортикостероиды
 Глюкокортикостероиды (глюкокортикоиды) - это гормоны кортикостероиды, вырабатываемые корой надпочечников. За выделение этих стероидных гормонов отвечает орган гипофиз, продуцирующий в кровь особое вещество - кортикотропин. Именно оно стимулирует кору надпочечников выделять большое количество глюкокортикоидов.
Глюкокортикостероиды (глюкокортикоиды) - это гормоны кортикостероиды, вырабатываемые корой надпочечников. За выделение этих стероидных гормонов отвечает орган гипофиз, продуцирующий в кровь особое вещество - кортикотропин. Именно оно стимулирует кору надпочечников выделять большое количество глюкокортикоидов.
Врачи-специалисты полагают, что внутри клеток человека существуют специальные медиаторы, отвечающие за реакцию клетки на химические вещества, действующие на неё. Именно так они объясняют механизм действия любых гормонов.
Глюкокортикостероиды обладают весьма обширным действием на организм:
- оказывают антистресовое и противошоковое действия;
- ускоряют деятельность механизма адаптации человека;
- стимулируют выработку кровяных телец в костном мозге;
- увеличивают чувствительность миокарда и сосудов, провоцируют повышение артериального давления;
- повышают и оказывают положительное действие на глюконеогенез, происходящий в печени. Организм может самостоятельно купировать приступ гипогликемии, спровоцировав выброс стероидных гормонов в кровь;
- повышают анаболизм жиров, ускоряют обмен полезных электролитов в организме;
- оказывают мощное иммунорегулирующее действие;
- понижают высвобождение медиаторов , оказывая антигистаминный эффект;
- оказывают мощное противовоспалительное действие, уменьшая активность ферментов, вызывающих деструктивные процессы в клетках и тканях. Подавление медиаторов воспаления приводит к уменьшению обмена жидкостями между здоровыми и пораженными клетками, в результате чего воспаление не разрастается и не прогрессирует. Кроме того ГКС не дают вырабатываться белкам липокортинам из арахидоновой кислоты - катализаторам воспалительного процесса;
Все эти способности стероидных гормонов коры надпочечников были обнаружены учеными в лабораторных условиях, благодаря чему произошло успешное внедрение глюкокортикостероидов в фармакологическую сферу. Позже было отмечено противозудное действие гормонов при наружном применении.
Искусственное добавление глюкокортикоидов в тело человека внутренним или наружным способом помогает организму быстрее справиться с большим количеством проблем.
Несмотря на высокую эффективность и пользу этих гормонов, современные фармакологические индустрии используют исключительно их синтетические аналоги, поскольку контикостероидные гормоны, применяемые в чистом виде, могут провоцировать большое количество негативных побочных эффектов.
Показания к приему глюкокортикостероидов
Глюкокортикостероиды назначаются врачами в тех случаях, когда организму требуется дополнительная поддерживающая терапия. Эти лекарственные средства редко назначают в качестве монотерапии, в основном они входят в комплекс лечения определенного заболевания.
Чаще всего показания к применению синтетических гормонов глюкокортикоидов включают в себя следующие состояния:
- организма, в том числе вазомоторный ринит;
- и предастматические состояния, ;
- кожные воспаления различной этиологии. Глюкокортикостероиды применяются даже при инфекционных поражениях кожи, в сочетании с препаратами, способными справиться с микроорганизмом, спровоцировавшим болезнь;
- любого происхождения, в том числе травматические, вызванные потерей крови;
- , и другие проявления патологий соединительных тканей;
- существенное снижение вследствие внутренних патологий;
- длительное восстановление после пересадок органов и тканей, переливания крови. Стероидные гормоны данного типа помогают организму быстрее приспособиться к инородным телам и клеткам, существенно повышая толерантность;
- глюкокортикостероиды включены в комплекс восстановления после и лучевой терапии онкологии;
- , пониженная способность их коры провоцировать физиологическое количество гормонов и другие эндокринные заболевания в острой и хронической стадиях;
- некоторые болезни желудочно-кишечного тракта: , ;
- аутоиммунные заболевания печени;
- отек мозга;
- заболевания глаз: кератиты, роговицы¸ ириты.
Принимать глюкокортикостероиды нужно только после назначения врача, поскольку при неправильном приеме и неточно рассчитанной дозе эти лекарства способны быстро спровоцировать опасные побочные эффекты.

Синтетические стероидные гормоны могут вызывать синдром отмены - ухудшение самочувствия больного после прекращения приема лекарств, вплоть до глюкокортикоидной недостаточности. Чтобы этого не произошло, врач рассчитывает не только терапевтическую дозу лекарственных средств с глюкокортикоидами. Ему нужно также выстроить схему лечения с постепенным повышением количества лекарственного вещества для купирования острой стадии патологии, и понижением дозы до минимальной после перехода пика заболевания.
Классификация глюкокортикоидов
Длительность действия глюкокортикостероидов была замерена специалистами искусственно, по способности разовой дозы конкретного лекарственного средства угнетать адренокортикотропный гормон, активизирующийся практически при всех перечисленных выше патологических состояниях. Такая классификация подразделяет стероидные гормоны данного типа на следующие виды:
- Короткодействующие - подавляют активность АКТГ на срок чуть более суток (Кортизол, Гидрокортизон, Кортизон, Преднизолон, Метипред);
- Средней продолжительности - срок действия приблизительно 2 суток (Траимцинолон, Полькортолон);
- Препараты длительного действия - эффект сохраняется дольше 48 часов (Батметазон, Дексаметазон).
Кроме того, существует классическая классификация препаратов по способу их введения в организм больного:
- Пероральные (в таблетках и капсулах);
- назальные капли и спреи;
- ингаляционные формы лекарственного средства (чаще всего применяются астматиками);
- мази и кремы для наружного применения.
В зависимости от состояния организма и типа патологии может быть назначена как 1, так и несколько форм лекарственных средств, содержащих глюкокортикостероиды.
Список популярных препаратов-глюкокортикостероидов
Среди множества лекарственных средств, содержащих в своем составе глюкокортикостероиды, специалисты доктора и фармакологи выделяют несколько препаратов различных групп, отличающихся высокой эффективностью и низким риском провоцирования побочных эффектов:


Обратите внимание
В зависимости от состояния пациента и стадии развития болезни подбирается форма лекарственного средства, дозы и длительность применения. Использование глюкокортикостероидов обязательно происходит под постоянным контролем врача для отслеживания любых изменений в состоянии больного.
Побочные эффекты глюкокортикостероидов
Несмотря на то, что современные фармакологические центры работают над повышением безопасности лекарственных средств, содержащих гормоны, при высокой чувствительности организма пациента могут проявиться следующие побочные эффекты:
- повышенная нервная возбудимость;
- бессонница;
- , вызывающее дискомфорт;
- , тромбоэмболии;
- и кишечнике, воспаления желчного пузыря;
- повышение веса;
- при длительном использовании;
- Механизм действия
Глюкокортикостероиды путем диффузии проникают в цитоплазму клетки и взаимодействуют с внутриклеточными стероидными рецепторами.
Неактивные глюкокортикостероидные рецепторы представляют собой гетероолигомерные комплексы, в состав которых, кроме самого рецептора, входят белки теплового шока, различные виды РНК и другие структуры.
С-окончание стероидных рецепторов связано с крупным белковым комплексом, включающим две субъединицы белка hsp90. После взаимодействия глюкокортикостероида с рецептором, hsp90 отщепляется, и образовавшийся комплекс «гормон-рецептор» перемещается в ядро, где воздействует на определенные участки ДНК.
Комплексы «гормон-рецептор» взаимодействуют также с различными факторами транскрипции или ядерными факторами. Ядерные факторы (например, активированный белок фактора транскрипции) являются естественными регуляторами нескольких генов, принимающих участие в иммунном ответе и воспалении, включая гены цитокинов, их рецепторов, молекул адгезии, протеинов.
Стимулируя стероидные рецепторы, глюкокортикостероиды индуцируют синтез особого класса белков – липокортинов, в том числе липомодулин, который угнетает активность фосфолипазы А 2 .
Основные эффекты глюкокортикостероидов.Глюкокортикостероиды за счет многостороннего влияния на обмен веществ опосредуют адаптацию организма к стрессорным воздействиям со стороны внешней среды.
Глюкокортикостероиды оказывают противовоспалительное, десенсибилизирующее, иммунодепрессивное, противошоковое и антитоксическое действия.
Противовоспалительный эффект глюкокортикостероидов обусловлен стабилизацией мембран клеток, подавлением активности фосфолипазы А 2 и гиалуронидазы, торможением высвобождения арахидоновой кислоты из фосфолипидов клеточных мембран (с уменьшением уровней продуктов ее метаболизма – простагландинов, тромбоксана, лейкотриенов), а также угнетением процессов дегрануляции тучных клеток (с высвобождением гистамина, серотонина, брадикинина), синтеза фактора активации тромбоцитов и пролиферации соединительной ткани.
Иммунодепрессивная активность глюкокортикостероидов является суммарным результатом подавления различных этапов иммуногенеза: миграции стволовых клеток и В-лимфоцитов, взаимодействия Т- и В-лимфоцитов.
Противошоковое и антитоксическое действие глюкокортикостероидов объясняется в основном повышением АД (за счет увеличения концентрации циркулирующих в крови катехоламинов, восстановления чувствительности к ним адренорецепторов, а также сужения сосудов), снижением проницаемости сосудов и активацией ферментов печени, участвующих в биотрансформации эндо- и ксенобиотиков.
Глюкокортикостероиды активируют печеночный глюконеогенез и усиливают катаболизм белков, стимулируя тем самым высвобождение аминокислот – субстратов глюконеогенеза из периферических тканей. Эти процессы приводят к развитию гипергликемии.
Глюкокортикостероиды усиливают липолитическое действие катехоламинов и гормона роста, а также снижают потребление и утилизацию глюкозы жировой тканью. Избыточное количество глюкокортикостероидов приводит к стимуляции липолиза в одних частях тела (конечностях) и липогенеза в других (на лице и туловище), а также к возрастанию уровня свободных жирных кислот в плазме.
Глюкокортикостероиды оказывают анаболическое действие на обмен белков в печени и катаболическое – на обмен белков в мышцах, жировой и лимфоидной тканях, коже, костях. Они тормозят рост и деление фибробластов, образование коллагена.
В системе гипоталамус-гипофиз-надпочечники глюкокортикостероиды подавляют образование кортикотропин-рилизинг-гормона и адренокортикотропного гормона.
Биологические эффекты глюкокортикостероидов сохраняются длительно.
По продолжительности действия выделяют:- Глюкокортикостероиды короткого действия (гидрокортизон).
- Глюкокортикостероиды средней продолжительности действия (метилпреднизолон, преднизолон).
- Глюкокортикостероиды длительного действия (бетаметазон, дексаметазон, триамцинолона ацетонид).
- Фармакокинетика
По
способу введения
различают:
- Пероральные глюкокортикостероиды.
- Ингаляционные глюкокортикостероиды.
- Интраназальные глюкокортикостероиды.
При приеме внутрь глюкокортикостероиды хорошо всасываются в ЖКТ и активно связываются с белками плазмы (альбумином, транскортином).
Максимальная концентрация препаратов в крови достигается примерно через 1,5 ч. Глюкокортикостероиды подвергаются биотрансформации в печени, частично в почках и в других тканях, в основном путем конъюгации с глюкуронидом или сульфатом.
Около 70% конъюгированных глюкокортикостероидов выводится с мочой, 20% - с калом, оставшаяся часть – через кожу и с другими биологическими жидкостями.
Период полувыведения пероральных глюкокортикостероидов составляет в среднем 2-4 часа.
Некоторые фармакокинетические параметры глюкокортикостероидовПрепарат Период полувыведения из плазмы, ч Период полувыведения из тканей, ч Гидрокортизон 0,5-1,5 8-12 Кортизон 0,7-2 8-12 Преднизолон 2-4 18-36 Метилпреднизолон 2-4 18-36 Флудрокортизон 3,5 18-36 Дексаметазон 5 36-54
Ингаляционные глюкокортикостероиды.В настоящее время в клинической практике применяются беклометазона дипропионат, будесонид, мометазона фуроат, флунизолид, флутиказона пропионат и триамцинолона ацетонид.
Фармакокинетические параметры ингаляционных глюкокортикостероидовПрепараты Биодоступность, % Эффект первого прохождения через печень, % Период полувыведения из плазмы крови, ч Объем распределения, л/кг Местная противовоспалительная активность, ед Беклометазона дипропионат 25 70 0,5 - 0,64 Будесонид 26-38 90 1,7-3,4 (2,8) 4,3 1 Триамцинолона ацетонид 22 80-90 1,4-2 (1,5) 1,2 0,27 Флутиказона пропионат 16-30 99 3,1 3,7 1 Флунизолид 30-40 1,6 1,8 0,34
Интраназальные глюкокортикостероиды.В настоящее время в клинической практике для интраназального применения применяются беклометазона дипропионат, будесонид, мометазона фуроат, триамцинолона ацетонид, флунизолид, флутиказона пропионат.
После интраназального введения глюкокортикостероидов часть дозы, которая оседает в глотке, проглатывается и всасывается в кишечнике, часть - поступает в кровь со слизистой оболочки дыхательных путей.
Глюкокортикостероиды, поступающие в ЖКТ после интраназального введения, абсорбируются на 1-8% и почти полностью биотрансформируются до неактивных метаболитов при первом прохождении через печень.
Та часть глюкокортикостероидов, которая всасывается со слизистой оболочки дыхательного тракта, гидролизуется до неактивных субстанций.
Биодоступность глюкокортикостероидов при интраназальном введенииПрепарат Биодоступность при абсорбции из ЖКТ, % Биодоступность при всасывании со слизистой оболочки дыхательного тракта, % Беклометазон дипропионат 20-25 44 Будесонид 11 34 Триамцинолон ацетонид 10,6-23 Нет данных Мометазон фуроат Флунизолид 21 40-50 Флютиказон пропионат 0,5-2
- Место в терапии
Показания для применения пероральных глюкокортикостероидов.
- Заместительная терапия первичной надпочечниковой недостаточности.
- Заместительная терапия вторичной хронической надпочечниковой недостаточности.
- Острая надпочечниковая недостаточность.
- Врожденная дисфункция коры надпочечников.
- Подострый тиреоидит.
- Бронхиальная астма.
- Хроническая обструктивная болезнь легких (в фазе обострения).
- Пневмония тяжелой степени.
- Острый респираторный дистресс-синдром.
- Интерстициальные заболевания легких.
- Неспецифический язвенный колит.
- Болезнь Крона.
- Сезонный (интермиттирующий) аллергический ринит.
- Куглогодичный (персистирующий) аллергический ринит.
- Полипоз носа.
- Неаллергический ринит с эозинофилией.
- Идиопатический (вазомоторный) ринит.
Ингаляционные глюкокортикостероиды применяются для лечения бронхиальной астмы, хронической обструктивной болезни легких.
- Противопоказания
Глюкокортикостероиды назначаются с осторожностью в следующих клинических ситуациях:
- Болезнь Иценко-Кушинга.
- Сахарный диабет.
- Язвенная болезнь желудка или двенадцатиперстной кишки.
- Тромбоэмболия.
- Артериальная гипертензия.
- Почечная недостаточность тяжелой степени.
- Психические заболевания с продуктивной симптоматикой.
- Системные микозы.
- Герпетическая инфекция.
- Туберкулез (активная форма).
- Сифилис.
- Период вакцинации.
- Гнойные инфекции.
- Вирусные или грибковые заболевания глаз.
- Заболевания роговицы, сочетающиеся с дефектами эпителия.
- Глаукома.
- Период лактации.
- Гиперчувствительность.
- Геморрагический диатез.
- Повторные носовые кровотечения в анамнезе.
- Побочные эффекты
Системные побочные эффекты глюкокортикостероидов:
- Со стороны ЦНС:
- Повышенная нервная возбудимость.
- Бессонница.
- Эйфория.
- Депрессия.
- Психозы.
- Со стороны сердечно-сосудистой системы:
- Миокардиодистрофия.
- Повышение АД.
- Тромбозы глубоких вен.
- Тромбоэмболии.
- Со стороны пищеварительной системы:
- Стероидные язвы желудка и кишечника.
- Кровотечения из ЖКТ.
- Панкреатит.
- Жировая дистрофия печени.
- Со стороны органов чувств:
- Задняя субкапсулярная катаракта.
- Глаукома.
- Со стороны эндокринной системы:
- Угнетение функции и атрофия коры надпочечников.
- Сахарный диабет.
- Ожирение.
- Синдром Кушинга.
- Со стороны кожных покровов:
- Истончение кожи.
- Стрии.
- Алопеция.
- Со стороны костно-мышечной системы:
- Остеопороз.
- Переломы и асептические некрозы костей.
- Задержка роста у детей.
- Миопатия.
- Гипотрофия мышц.
- Со стороны репродуктивной системы:
- Нарушения менструального цикла.
- Нарушения сексуальных функций.
- Задержка полового развития.
- Гирсутизм.
- Со стороны лабораторных показателей:
- Гипокалиемия.
- Гипергликемия.
- Гиперлипидемия.
- Гиперхолестеринемия.
- Нейтрофильный лейкоцитоз.
- Прочие:
- Задержка натрия и воды.
- Отеки.
- Обострения хронических инфекционно-воспалительных процессов.
Ингаляционных глюкокортикостероидов:- Кандидоз полости рта и глотки.
- Дисфония.
- Кашель.
- Зуд в носу.
- Чихание.
- Сухость и жжение слизистой носа и глотки.
- Носовые кровотечения.
- Перфорация носовой перегородки.
- Со стороны ЦНС:
- Меры предосторожности
У больных с гипотиреоидизмом, циррозом печени, гипоальбуминемией, а также у пациентов пожилого и старческого возраста действие глюкокортикостероидов может усиливаться.
При назначении глюкокортикостероидов во время беременности должен быть учтен ожидаемый лечебный эффект для матери и риск отрицательного воздействия на плод, так как применение этих препаратов может приводить к нарушению роста плода, некоторым дефектам развития (волчья пасть), атрофии коры надпочечников у плода (в III триместре беременности).
У детей и взрослых, принимающих глюкокортикостероиды, такие инфекционные заболевания, как корь, ветряная оспа, могут протекать тяжело.
Пациентам, принимающим иммунодепрессивные дозы глюкокортикостероидов, противопоказано введение живых вакцин.
Остеопороз развивается у 30-50% больных, которые длительно принимают глюкокортикостероиды системного действия (пероральные или инъекционные лекарственные формы). Как правило, поражаются позвоночник, кости таза, ребра, кисти, стопы.
Стероидные язвы на фоне лечения глюкокортикостероидами могут протекать малосимптомно или бессимптомно, манифестируя кровотечениями и перфорацией. Поэтому больным, длительно получающим пероральные глюкокортикостероиды, необходимо периодически проводить фиброэзофагогастродуоденоскопию и анализ кала на скрытую кровь.
При различных воспалительных или аутоиммунных заболеваниях (ревматоидный артрит, системная красная волчанка и болезни кишечника) могут наблюдаться случаи стероидной резистентности.
Глюкокортикостероиды (ГКС) – это гормоны коры надпочечников. С тех пор как в 1949 году впервые были обнародованы данные об отличном эффекте кортизола у больных с ревматоидным артритом, кортикостероиды стали незаменимыми препаратами в лечении огромного количества заболеваний.
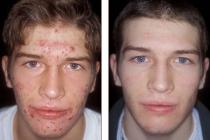
Область применения мазей с ГКС
Их применяют врачи абсолютно всех клинических специальностей, поскольку способность этих препаратов эффективно снимать воспаление, обрывать аллергические реакции, модулировать иммунный ответ оказалась востребованной в лечении многих болезней. Разработаны различные лекарственные формы глюкокортикоидов, такие как растворы для инъекций, таблетки, мази, кремы, гели, растворы для наружного применения, капли в глаза, нос, уши, спреи, растворы для внутриполостного/внутрисуставного использования.
Одной из востребованных лекарственных форм этих гормонов являются глюкокортикостероидные мази. Они применяются в основном для лечения заболеваний кожи, глаз, суставов, болезней вен.
Очень эффективны в качестве местной терапии при:
- Атопическом дерматите.
- Хронических контактных дерматитах различного происхождения.
- Острых аллергических реакциях на укус насекомых.
- Конъюнктивитах, резистентных к другим видам лечения.
- Остеоартрозах и артритах.
- В остром периоде варикозной болезни (при тромбофлебите).
Механизм действия глюкокортикоиов
Рецепторы для кортикостероидов обнаружены почти во всех клетках организма, в связи с чем эти лекарственные средства эффективны в отношении патологии многих органов. Действие этих гормонов связано с развитием геномного и негеномного путей взаимодействия глюкокортикоидов с их рецепторами.
В результате геномного механизма кортикостероиды регулируют транскрипцию генов (как стимулируют, так и угнетают). Эти гены контролируют синтез белков и ДНК в клетках различных органов. И как следствие происходит или стимуляция, или угнетение деятельности различных клеток. Геномный механизм развивается при использовании небольших доз глюкокортикоидов.
Негеномные эффекты проявляются вследствие прямого взаимодействия глюкокортикоида с биологическими мембранами и/или мембранными рецепторами для кортикостероидов. Этот механизм действия гормонов проявляется при применении больших доз ГКС в течение нескольких минут, а иногда и секунд.
Негеномные эффекты кортикостероидов:
- Укрепление мембран лизосом и наружных мембран клеток.
- Уменьшение проницаемости капилляров и местного кровотока в участках воспаления.
- Уменьшение способности комплексов «антиген-антитело» проникать через мембрану.
- Замедление развития фибробластов.
- Угнетение выработки коллагена и мукополисахаридов.
- Сужение сосудов в очаге воспаления и их проницаемости (частично за счет подавления синтеза простагландинов).
- Ингибируется привлечение и накопление лейкоцитов в очаге воспаления.
- Нарушение способности к местной защите от бактерий и другие.
Важно помнить, что ГКС для наружного применения действуют не только на клетки воспаления в коже, но и на структурные клетки (т. е. клетки, формирующие структуру кожи), что и обусловливает их многочисленные побочные реакции.
Классификация

Разделяют наружные кортикостероиды в зависимости от степени их активности на 4 класса. От того, к какой группе относится препарат, зависит их сосудосуживающий эффект и местные побочные действия.
Выделяют:
- Слабые: Гидрокортизон, Кортонитол-Дарница, Гиоксизон, Пимафукорт.
- ГКС средней силы: Бетновейт, Дерматол, Ультрапрокт.
- Сильные ГКС: Белодерм, Целестодерм, Травокорт, Апулеин, Синафлан, Фторокорт, Флуцинар, Локоид, Адвантан, Элоком.
- Очень сильные: Делор, Дермовейт.
Правила применения
Следует помнить, что назначение любых глюкокортикоидов, в том числе и для наружного применения, производится только врачом! Это обусловлено их достаточно опасными побочными эффектами. Существуют общие правила использования ГКС:
- Никогда не используйте эти препараты для профилактики.
- Эффективны во всех стадиях заболевания (и для лечения обострений, и при хронических проявлениях).
- Используются только в том случае, если другие (более безопасные и менее токсичные) препараты неэффективны. Обычно это тяжелое обострение или непрерывно рецидивирующее течение болезни.
- Выбор лекарственной формы (мазь, липокрем, крем, лосьон, крело, раствор) зависит от характера высыпаний. Например, если высыпания хронического характера с признаками лихенификации (грубой кожи с выраженным кожным рисунком), то применяют мазь. В противовес этому, при мокнущих острых очагах обычно более эффективными оказываются растворы с глюкокортикоидами. То есть, выбор лекарства может сделать только врач! У пациента нет такого опыта, а эта группа препаратов достаточно опасна для самолечения.
- Рекомендуется с осторожностью использовать наружные кортикостероиды в области мошонки, физиологических складок, в местах опрелостей, так как кожа в этих местах очень тонкая и вероятность развития системных побочных реакций повышается, поскольку увеличивается всасываемость ГКС.
- Желательно избегать использования на лице, т. к. при длительном использовании может развиваться депигментация кожи и лицо будет выглядеть «плешивым».
- Может быть два подхода к выбору препарата: по принципу «step up» (шаг вверх) и «step down» (шаг вниз). При подходе «шаг вверх» начинают лечение с менее сильных перпаратов и в случае их неэффективности назначают более сильные. При терапии «шаг вниз» начинают с сильнодействующих, а затем при наступлении эффекта переходят на поддерживающее лечение менее активными ГКС.
- Пограничная длительность использования этих препаратов, при которой вероятность развития осложнений стероидной терапии минимальна, – 2 недели.
- Максимум, что мы можем обработать наружными глюкокортикоидами – 20% от поверхности тела.
- Необходимо пользоваться такими технологиями нанесения средств для наружной терапии: тандем-терапия – 1 раз в сутки наносят мазь со стероидами, а второй – эмолиент. Ступенчатый подход – аппликацию производят по очереди на разные участки (то есть утром – один участок, вечером – другой). Штриховой метод – применяют, если площадь поражения достаточно большая. Небольшое количество средства тонким слоем штрихами наносят на всю пораженную поверхность, можно сказать, в «шахматном порядке».
- У детей лучше не использовать чистые средства. Их лучше разводить индифферентной мазью (эмолиентом) в различных соотношениях (зависит как от возраста ребенка, так и от интенсивности клинических проявлений).
- Ни в коем случае не использовать под окклюзионные повязки (которые плотно закрывают кожу), потому как внутри такой повязки высокая температура и все средства, нанесенные под нее, быстрее впитываются в кожу. Соответственно, вероятность развития побочных эффектов намного выше.
Все описанные выше правила разработаны для того, чтобы минимизировать риск развития побочных реакций и их следует выполнять неукоснительно.
Противопоказания к наружным ГКС

Есть перечень состояний кожи, при которых назначение топических ГКС противопоказано абсолютно (то есть ни при каких обстоятельствах их нельзя применять). К ним относятся:
- Острые вирусные заболевания кожи (герпетическая инфекция, ветрянка).
- Туберкулез и сифилис в месте нанесения препарата.
- Бактериальные и грибковые инфекции кожи.
- Повышенная чувствительность/аллергия к компонентам препарата.
Побочные эффекты
При назначении наружных ГКС у детей следует помнить, что из-за особенностей строения их кожи вероятность развития системных побочных эффектов в несколько раз выше, чем у взрослых. Это такие факторы, как хорошее кровоснабжение кожи, тонкие слои эпидермиса, значительная проницаемость кожного барьера.
Для понимания серьезности ситуации стоит привести факт: при аппликации 90 граммов стероидной мази на кожу у ребенка до 5-летнего возраста происходит угнетение коры надпочечников (один из наиболее серьезных системных побочных эффектов).
При применении для лечения наружных глюкокортикоидов могут развиваться общие (системные) и местные побочные эффекты. Что такое общие эффекты и почему они реализуются? Возникают эти проявления за счет всасывания стероида в кровоток и взаимодействия с глюкокортикоидными рецепторами всех клеток организма. Соответственно, местный побочные эффекты развиваются в месте нанесения ГКС.
Перечень побочных эффектов при использовании наружных ГКС. Тяжесть побочных реакций зависит от длительности использования и дозы препарата. Для уменьшения негативных эффектов необходимо строго придерживаться всех правил применения наружных глюкокортикостероидов, а также алгоритма их отмены. Производить назначения такого типа медикаментов должен только врач! Не занимайтесь самолечением!
Тяжесть побочных реакций зависит от длительности использования и дозы препарата. Для уменьшения негативных эффектов необходимо строго придерживаться всех правил применения наружных глюкокортикостероидов, а также алгоритма их отмены. Производить назначения такого типа медикаментов должен только врач! Не занимайтесь самолечением!
Для правильной, слаженной работы каждого органа и системы организма необходимо поддержание нормального уровня гормонов. Надпочечники – парные железы внутренней секреции. Это составляющая эндокринной регулирующей системы, контролирующей все происходящие в теле человека процессы. Главная функция надпочечников – продуцирование гормонов, получивших название кортикостероидов. Они поддерживают иммунные силы, защищают организм от вредных внешних факторов, подавляют воспаление, регулируют метаболизм и другие важнейшие физиологические процессы. В зависимости от выполняемых функций различают глюкокортикостероидные гормоны (глюкокортикоиды) и минералокортикоидные. Роль глюкокортикостероидов впервые открыл врач-ревматолог Ф. Хенч в 1948 году. Он заметил, что у женщины, страдающей ревматоидным артритом, в период беременности выраженность суставного синдрома значительно снизилась. Это дало начало созданию аналогов производимых корой надпочечников глюкокортикостероидов и их широкому применению в клинической медицине.
Какие бывают глюкокортикостероиды
Что такое глюкокортикостероиды? - Все лекарства, входящие в группу – стероиды, обладают определенной биологической активностью. Их разделяют на вещества природного (кортизон, гидрокортизон) и синтетического происхождения (синтезированные аналоги естественных гормонов, производные, в т.ч. фторированные, наиболее активного природного гормона гидрокортизона). Искусственно созданные вещества действуют сильнее, используются в меньшей дозировке, не влияют на минеральный обмен. Их применение не вызывает больших рисков развития побочных эффектов. Наиболее клинически значимая классификация глюкокортикостероидов – по длительности лечебного воздействия. Согласно этим параметрам выделяют препараты:
-
Короткого действия – с продолжительностью биологического периода полувыведения 8-12 час. Это базовые средства для лечения кожных патологий, воспалительных и аллергических проявлений, обычно применяются наружно, в этом случае оказывают наименьшее воздействие на водно-солевой баланс. Таблетки и инъекции используются преимущественно в качестве заместительной гормональной терапии, при снижении или прекращении их естественной выработки.
-
Со средней продолжительностью эффекта – с периодом полужизни 18-36 час. Наиболее используемая в клинической практике группа препаратов. По силе эффекта в 5 раз превосходят глюкокортикостероиды короткого действия, уступая им в минералокортикоидной активности, реже вызывают неблагоприятные для организма явления.
-
Пролонгированные – препараты с активным компонентом, концентрация которого сократится в плазме вдвое через 36-54 ч. Оказываемый противовоспалительный эффект таких лекарств в 6-7 раз сильнее Преднизолона, они не оказывают влияние на процессы минерального обмена. При их применении часто возникают различные побочные реакции. Не рекомендуются к длительному приему.
Как действуют глюкокортикостероиды
Оказываемые глюкокортикостероидами обширные и многогранные эффекты обусловлены способностью молекулы активного вещества проникать через мембрану внутрь клетки и действовать на генетический аппарат на уровне транскрипции и процессинга рибонуклеиновой кислоты. Связываясь с цитоплазматическими рецепторами, располагающимися внутри клеток-мишеней, они образуют активный комплекс, который проникает в клеточное ядро и влияет на синтез активаторных белков, являющихся естественными регуляторами генов. Взаимодействуя с ядерными факторами, глюкокортикостероиды меняют иммунный ответ, прямо и опосредовано уменьшают образование веществ, способствующих развитию воспаления – простагландинов, липидных высокоактивных медиаторов воспаления лейкотриенов, мембранных фосфолипидных медиаторов ФАТ (фактор агрегации тромбоцитов). Полный же механизм влияния до конца еще не изучен.

Для развития геномных эффектов требуется от получаса до нескольких часов. При приеме более высоких доз реализуются негеномные или рецептор-опосредованные эффекты. Действие глюкокортикостероидов в таком случае проявляется уже через 1-2 минуты после применения. Способность быстро, в течение нескольких секунд, воздействовать на мембраны клеток-мишеней, меняя их физико-химические свойства и уменьшая процесс высвобождения аллергических и воспалительных медиаторов, позволяет моментально облегчить состояние больного и спасти ему жизнь. Основные эффекты от приема глюкокортикостероидов следующие:
-
противовоспалительное действие – угнетают воспалительные явления любого характера и стадии развития, уменьшаю проницаемость клеточной оболочки для воспалительных медиаторов, миграцию иммунных клеток в очаг воспаления;
-
противошоковое, антистрессовое – повышают артериальное давление, стимулируют продуцирование большого количества кровяных телец, что позволяет бороться с шоковым состоянием, быстро восполнить кровопотерю;
-
иммунорегулирующее влияние – в низких дозах незначительно повышают иммунитет, в высоких концентрациях во много раз подавляют функции иммунной системы, что обуславливает применение глюкокортикостероидов в трансплантологии при пересадке тканей и органов – костного мозга, почек, при лучевой, химиотерапии злокачественных новообразований, в ходе лечения аутоиммунных заболеваний;
-
влияют на обмен веществ – замедляют выведение натрия из организма, воды, хлора, усиливают вымывание калия и кальция из костей, подавляют его усвоение. Повышают уровень глюкозы, ухудшают переработку сахара, нарушают обмен протеинов, липидов, перераспределяя подкожную жировую клетчатку – увеличивая ее объем на лице, шее, груди и уменьшая в области конечностей. Способствуют атрофии мышц, появлению растяжек на коже, замедленному рубцеванию ран, кровоизлияниям, развитию остеопороза;
-
антиаллергическое воздействие – подавляют клинические проявления аллергии;
-
обезболивание – уменьшают выраженность болевых ощущений, улучшают функциональность суставов;
-
жаропонижающий, противоотечный эффект – устраняют лихорадочное состояние, уменьшают или полностью снимают отеки, в т.ч. слизистых оболочек;
-
адаптогенный – повышают сопротивляемость организма к вредным воздействиям физических, химических, биологических факторов;
-
облегчают работу сердца и сосудов – снижают проницаемость капилляров, тонизируют, укрепляют стенки сосудов, нормализуют сократительную функцию сердечной мышцы;
-
влияют на эндокринную систему – уменьшают выработку половых гормонов, подавляют связь между различными частями мозга и надпочечниками, взаимодействует с другими гормонами, понижает чувствительность к ним тканей;
-
гемодинамический, гематологический эффект – сильно меняет картину крови, вызывает дефицит лимфоцитов, клеток лейкоцитарного ряда, стимулирует выработку тромбоцитов, эритроцитов.
Показания к применению
Широкий спектр фармакологического действия делает глюкокортикостероиды практически универсальными препаратами. Кроме самостоятельных лечебных свойств они обладают способностью усиливать действие других лекарств. Это позволяет использовать их в лечении тяжелых, неподдающихся терапии нестероидными противовоспалительными средствами, заболеваний позвоночника и суставов, требующих комплексной терапии. Так, лечение глюкокортикостероидами показано при следующих патологиях:
-
воспаление отдельных суставов, мелких и крупных, сопровождающееся выраженной отечностью, сильными болями, быстрым накоплением в тканях и полости сустава выделяющейся из кровеносных сосудов воспалительной жидкости, что чревато скорым разрушением суставного хряща;
-
поражение соединительной ткани суставов, сухожилий и прочих органов, вызванное аутоиммунными или ревматическими заболеваниями – системная красная волчанка, склеродермия, синдром Шегрена, Стилла, ревматическая полимиалгия, дерматомиозит, васкулиты;
-
неинфекционные изменения сустава – деформирующий артроз, ревматоидный артрит;
-
воспалительные процессы в синовиальной, суставной сумке, в спинном мозге и оболочках;
-
травмы позвоночника, послеоперационный период;
-
поражение осевого скелета, периферических суставов при болезни Бехтерева.

Помимо ревматологии терапия глюкокортикостероидами назначается во многих других областях клинической медицины. Показанием к назначению являются:
-
дыхательная недостаточность – интерстициальная пневмония, бронхиальная астма, астматический статус, ХОБЛ;
-
экссудативная энтеропатия, целиакия, воспалительные заболевания ЖКТ – болезнь Крона, язвенный колит;
-
расстройство функционирования почек, вирусный, хронический гепатит, цирроз печени, клубочковый нефрит, надпочечниковая недостаточность;
-
кожные болезни – дерматиты, чешуйчатый лишай, экзема, заболевания неврогенно-аллергического типа;
-
патологии нервной системы, оптический неврит, неинфекционное воспаление роговицы, конъюнктивной, радужной оболочки, цилиарного тела глазного яблока, склерит глаза, увеит;
-
острое и хроническое воспаление уха, слизистой оболочки носа, экзема наружного уха;
-
гематологические патологии, тиреотоксикоз щитовидной железы, отторжение трансплантата, поражение миокарда;
-
аллергические реакции, онкологические процессы, травматический шок.
Правила приема
Дозировка и схема приема зависят от способа введения. Не рекомендуется делить суточную дозу на 3 приема, принимать ГК предпочтительнее утром или в утренние и вечерние часы. Для каждого заболевания назначается определенная форма препарата. Их существует несколько:
-
Таблетки глюкокортикостероиды – применяются при системных заболеваниях, хронических патологиях. Это основной способ применения. В зависимости от степени активности недуга назначается единовременный прием или курсовой, продолжительностью не более месяца. Дозировка суточная, определяется исходя из веса пациента, и составляет обычно 1 мг/кг. Таблетки быстро и практически полностью усваиваются. Принимать следует отдельно от пищи, т.к. она замедляет всасывание.
-
Инъекционные формы препаратов – наиболее эффективный способ введения, отличаются максимальной длительностью действия. Выпускаются в виде эфиров, раствора для внутрисуставных, внутримышечных инъекций и для внутривенного вливания. Начинают действовать не сразу – эффект развивается спустя несколько часов, а у плохо растворимых в воде суспензий спустя 1-2 суток, максимально 4-8. Эффект длится до 1 месяца. Растворимые в воде глюкокортикостероиды действуют быстро, но кратковременно. Практикуются в неотложных ситуациях, при шоковых состояниях, тяжелых формах аллергии – вводятся внутривенно или внутрь мышцы. Внутрисуставные инъекции применяются чаще всего, т.к. действуют локально, сильно не влияя на другие системы. Ставят укол однократно, затем в течение недели определяют реакцию организма на гормон, при благоприятном прогнозе – повторный прием.
-
Ингаляционные препараты – назначаются при болезнях дыхательных путей. Гормоны доставляются в пораженный орган с помощью небулайзера, в кровь не всасываются, системно не действуют. Эффект медленный – наступает через 7 дней, достигая максимума через 6 недель.
-
Топические – используются для лечения кожной аллергии, дерматитов, подкожных воспалений. Наносятся на кожу непосредственно в области поражения – местные препараты, выпускаются в виде мазей, лосьонов, гелей, кремов. Системная абсорбция активного вещества при таком способе приема – 5%. Лосьоны удобны для нанесения на волосяную часть головы, мази более жирные – их выбирают для сухой кожи, кремы быстро впитываются, их рекомендуют при опрелостях. Следует учитывать, что используемые в дерматологии более мощные глюкокортикостероиды оказывают меньше побочных реакций, чем препараты слабой силы действия.

Чтобы добиться большего терапевтического эффекта в случае тяжелых, прогрессирующих воспалительных процессов, острых рецидивов, инъекции внутрь сустава сочетают с укороченным курсом таблеток.
Для скорейшего снятия болезненных симптомов в период обострения применяют также пульс-терапию – быстрое, в течение 0,5-1 ч. вливание больших доз препарата. Системные заболевания часто требуют длительной, многолетней терапии.
Противопоказания к применению
При одноразовом приеме установлено единственное ограничение – индивидуальная непереносимость препаратов этого ряда. Продолжительный прием разрешен не всем. При необходимости использования этих сильнодействующих средств, следует исключить наличие следующих состояний:
-
диабет, сильная степень ожирения, нейроэндокринное расстройство;
-
инфекционное заражение крови, нарушение свертывания, частые носовые кровотечения;
-
туберкулез, иммунодефицит, сифилис, гнойные инфекции, микозы;
-
прогрессирующий остеопороз костей, инфекционные артриты, переломы, операции на суставах;
-
нарушение психической деятельности, гипертензия, тромбоэмболия;
-
болезни ЖКТ, тяжелая почечная недостаточность, эрозивно-язвенные поражения;
-
повышенное внутриглазное давление, заболевания роговицы;
-
период вынашивания ребенка, грудного вскармливания, в течение 8 недель до и 2 недель после вакцинации.
Побочные действия
Изменение гормонального баланса приводит к многочисленным нежелательным последствиям. Они проявляются в разной степени и форме, поэтому назначается препарат только квалифицированным врачом и в исключительных случаях. Глюкокортикостероиды способны вызвать следующие побочные эффекты:
-
нервно-мышечные заболевания, остеопороз, переломы, некроз кости;
-
истончение кожи, облысение, замедление рубцевания, угревая сыпь;
-
психические нарушения, депрессия, инсомния;
-
охриплость, проблемы со зрением, катаракта глаза, смещение глазного яблока;
-
атеросклероз, повышенное давление, сердечная недостаточность;
-
надпочечниковая недостаточность, сбои в работе эндокринной системы, обмена веществ, высокий уровень глюкозы;
-
нарушение функций пищеварения, репродуктивной системы, кровотечения, молочница;
-
повышенная отечность, боли в желудке, кашель, диспепсия.

Часто назначаемые препараты
Из группы препаратов короткого действия часто назначают:
-
мазь с глюкокортикостероидами Гидрокортизон 1%, 10г – 28 руб., глазная мазь 0,5%, 5г – 56, Россия; Латикорт 0,1%, 15г – 147 руб., Польша; Локоид 0,1%, 30г – 290 руб., Италия;
-
суспензия для инъекций Гидрокортизон-Рихтер, флакон 5 мл – 230 руб., Венгрия;
-
эмульсия Локоид Крело 0,1%, 30г – 315 руб., Италия;
-
таблетки Кортеф 0,01, 100 шт. – 415 руб., Канада; Кортизон 0,025, 80 шт. – 900, Россия;
-
лиофилизированный порошок для в/в, в/м Солу-Кортеф 0,1, 100 мг – 94 руб., Бельгия.
Наиболее востребованные – представители группы глюкокортикостероидов с эффектом средней продолжительности:
-
таблетки Медрол 0,032, 20 шт. – 660 руб., Италия; Метипред 0,004, 30 шт. – 204, Финляндия; Преднизолон 0,05 100 шт. – 70, Россия; Кеналог 0,004, 50 шт. – 374, Словения; Полькортолон 0,004, 50 шт. – 393, Польша;
-
лиофилизат для в/в, в/м Солу-Медрол 1,0, 15,6 мл – 473 руб., Бельгия;
-
раствор для в/в, в/м инъекций Преднизолон Буфус 0,03, 10 ампул – 162 руб., Россия; Медопред 0,03, 10 ампул – 153, Кипр; Преднизол 3%, 3 амп. – 33, Индия;
-
капли глазные Максидекс 0,1%, 5 мл – 310, Бельгия; Офтан-Дексаметазон 0,001, 5 мл – 220, Финляндия; Дексаметазон 0,1%, 10 мл – 120, Румыния;
-
раствор для инъекций Дексаметазон 0,004, 10 амп. – 76, Россия; 25 амп. – 160, Индия; Дексаметазон-Виал 0,004, 25 амп. – 116, Китай.

Меры безопасности, лекарственные взаимодействия
Глюкокортикостероиды – мощное средство терапии, пациентам, нуждающимся в их приеме, рекомендуется лечение в условиях стационара. Это постоянный лечебный контроль, возможность оперативно сдавать все необходимые анализы (лабораторные, УЗИ, ЭКГ), наблюдение специалиста за реакцией организма, при необходимости корректировка схемы лечения. Важно учитывать наличие синдрома отмены, что требует постепенной снижения дозировки, чтобы не допустить аддисонического криза. одновременный прием с другими препаратами. В ходе лечения глюкокортикостероидами следует соблюдать определенные меры безопасности:
-
Принимать минимальную дозу, не превышать установленную врачом суточную дозировку и кратность приема.
-
Во избежание зависимости не допускать неоправданно продолжительного лечения с использованием ГК.
-
Перед внутрисуставным введением необходимо удалить скопившийся в полости сустава экссудат, не допускать попадание препарата в суставную полость и мышечную ткань.
-
Внутрисуставные и внутривенные инъекции выполняются специалистом в условиях особой стерильности, соблюдать ограничение – не более 3-4 уколов в один сустав в течение года.
-
Не допускать совместного приема с любым другим лекарством без предварительной консультации с врачом.
Следование этим несложным правилам позволит справиться с тяжелым воспалительным процессом, хронической патологией, аллергией, прогрессирующим суставным заболеванием без риска серьезных побочных эффектов. Самолечение и неграмотно подобранная дозировка может закончиться различными осложнениями – гормональным сбоем, диабетом или остеопорозом.
Со стороны ЦНС:
Депрессия.
Повышенная нервная возбудимость.
Бессонница.
Со стороны сердечно-сосудистой системы:
Миокардиодистрофия.
Повышение АД.
Тромбозы глубоких вен.
Тромбоэмболии.
Со стороны пищеварительной системы:
Стероидные язвы желудка и кишечника.
Кровотечения из ЖКТ.
Панкреатит.
Жировая дистрофия печени.
Со стороны органов чувств:
Задняя субкапсулярная катаракта.
Глаукома.
Со стороны эндокринной системы:
Угнетение функции и атрофия коры надпочечников.
Сахарный диабет.
Ожирение.
Синдром Кушинга.
Со стороны кожных покровов:
Алопеция.
Истончение кожи.
Со стороны костно-мышечной системы:
Остеопороз.
Переломы и асептические некрозы костей.
Задержка роста у детей.
Миопатия.
Гипотрофия мышц.
Со стороны репродуктивной системы:
Нарушения менструального цикла.
Нарушения сексуальных функций.
Задержка полового развития.
Гирсутизм.
Со стороны лабораторных показателей:
Гипокалиемия.
Гипергликемия.
Гиперлипидемия.
Гиперхолестеринемия.
Нейтрофильный лейкоцитоз.
Обострения хронических инфекционно-воспалительных процессов.
Задержка натрия и воды.
МЕСТНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫ.
Ингаляционных глюкокортикостероидов:
Кандидоз полости рта и глотки.
Дисфония.
Интраназальных глюкокортикостероидов:
Сухость и жжение слизистой носа и глотки.
Носовые кровотечения.
Перфорация носовой перегородки.
Зуд в носу.
Подавление гипоталамо-гипофизо-надпочечной оси (HPA)
Подавление HPA является одним из более опасных последствий использования стероидов. Способность ответить на глобальный физиологический стресс (например, при операции или травме) может быть ослаблена, подвергая пациента опасности гипотензии и гипогликемии. Признаки включают в себя поведенческие нарушения, тошноту, постуральную гипотензию и гипогликемию. Риск возникновения зависит от дозировки, продолжительности и схемы терапии хотя возможно и другие факторы также могут иметь значение. Имееются значительные индивидуальные различия в действии стероидной терапии. Некоторые пациенты имели подавление HPA при использовании 15 милиграмм преднизона, принятого ежедневно в течение нескольких недель, в то время как у других не проявляется никаких признаков подавления HPA несмотря на использование более высоких суточных доз в течение более длительных периодов. Таким образом, трудно предсказать риск подавления HPA у конкретного пациента исключительно на основе дозировки и продолжительности терапии. Планирование приема дозы оказывает влияние на степень подавления HPA. Физиологические дозы глюкокортикостероидов (5-7.5 милиграмм преднизона) принятые утром не вызывают подавление HPA, но если те же самые дозировки даются ночью, нормальная дневная секреция кортизола подавляется. Дозы выше физиологического уровня начинают оказывать подавляющее действие примерно через месяц. При терапии через день (двухдневная доза принимается в 8 часов утра через день) не происходит клинически существенного подавления HPA. Также не приводят к подавлению циклические 5-дневные программы дневной терапии, продолжающиеся от 2 до 4 недель. Однако, цикл 2-х недельной терапии и 2-х недельное прекращение терапии ведут к подавлению HPA. Ежедневная фармакологическая доза глюкокортикостероидов принятая утром производит меньшее подавление HPA чем та же доза, разделенная и принятая в течение дня.
Восстановление HPA может произойти в течение 12 месяцев. Гипоталамо-гипофизная функция возвращается первой через 2-5 месяцев после прекращения терапии, и проявляется появлением в плазме нормальных уровней адренокортикотропного гормона (АКТГ). Признаки надпочечного восстановления начнут проявляться через 6-9 месяцев, с возвращением нормальных уровней кортизола. Максимальный надпочечный ответ на АКТГ не может появляться раньше 9-12 месяцев после прекращения терапии. Не имеется никакого доказанного метода ускорения восстановления нормальной функции HPA.
Увеличение уровней АКТГ, кажется, не ускоряет надпочечное восстановление. Очень трудно оценить, как долго будет продолжаться клинически важное отсутствие надпочечного ответа. Из-за значительных индивидуальных особенностей пациентов не удалось установить надежное соответствие между степенью подавления HPA и концентрацией кортизола в крови. Для устранения этой неопределенности, тестирование HPA оси становится важным средством для принятия решения. Из различных тестов (индуцированная инсулином гипогликемия и т.д.), наиболее широко используется тест с АКТГ, так так его результаты хорошо коррелируют с уровнями кортизола, измеренными при стрессе после хирургического вмешательства. Определяется концентрация кортизола, а затем внутривенно вводится одна ампула (250 mug) синтетического АКТГ (косинтропин). Концентрация кортизола измеряется в образцах крови взятых через 30 и 60 минут. Несмотря на то, что этот тест дает некоторый процент ложноположительных результатов, многие считают, что он значительно удобнее и безопаснее по сравнению с индуцированной инсулином гипогликемией - тестом, который считается ""золотым стандартом"" для испытания HPA.
Существует мнение, что тест с использованием кортикотропинвысвобождающего гормона (CRH) сочетает в себе чувствительность теста индуцированной инсулином гипогликемии с удобством теста с АКТГ. Хотя подавление HPA важно вовремя обнаружить, это не единственный фактор, определяющий способность пациентов, подвергнутых кортикостероидной терапии адеквантно отвечать на стресс. У некоторых пациентов наблюдается гипотензивный ответ, несмотря на отсутствие подавления HPA оси, а пациенты с подавленной HPA могут не иметь никаких клинических признаков недостаточности надпочечников.
Меры предосторожности
У больных с гипотиреоидизмом, циррозом печени, гипоальбуминемией, а также у пациентов пожилого и старческого возраста действие глюкокортикостероидов может усиливаться.
При назначении глюкокортикостероидов во время беременности должен быть учтен ожидаемый лечебный эффект для матери и риск отрицательного воздействия на плод, так как применение этих препаратов может приводить к нарушению роста плода, некоторым дефектам развития (волчья пасть), атрофии коры надпочечников у плода (в III триместре беременности).
У детей и взрослых, принимающих глюкокортикостероиды, такие инфекционные заболевания, как корь, ветряная оспа, могут протекать тяжело.
Пациентам, принимающим иммунодепрессивные дозы глюкокортикостероидов, противопоказано введение живых вакцин.
Остеопороз развивается у 30-50% больных, которые длительно принимают глюкокортикостероиды системного действия (пероральные или инъекционные лекарственные формы). Как правило, поражаются позвоночник, кости таза, ребра, кисти, стопы.
Стероидные язвы на фоне лечения глюкокортикостероидами могут протекать малосимптомно или бессимптомно, манифестируя кровотечениями и перфорацией. Поэтому больным, длительно получающим пероральные глюкокортикостероиды, необходимо периодически проводить фиброэзофагогастродуоденоскопию и анализ кала на скрытую кровь.
При различных воспалительных или аутоиммунных заболеваниях (ревматоидный артрит, системная красная волчанка и болезни кишечника) могут наблюдаться случаи стероидной резистентности.
Взаимодействия
При одновременном применении глюкокортикостероидов с другими лекарственными препаратами могут отмечаться следующие эффекты:
С антацидами – снижение всасывания глюкокортикостероидов.
С барбитуратами, гексамидином, дифенином, карбамазепином, димедролом и рифампицином – ускорение биотрансформации глюкокортикостероидов в печени.
С изониазидом и эритромицином – замедление биотрансформации глюкокортикостероидов в печени.
С салицилатами, бутадионом, барбитуратами, дигитоксином, пенициллином и хлорамфениколом – усиление элиминации указанных препаратов.
С изониазидом – нарушения психики.
С резерпином – депрессивные состояния.
С трициклическими антидепрессантами – повышение внутриглазного давления.
С адреномиметиками – усиление действия этих препаратов.
С теофиллином - развитие кардиотоксических эффектов и усиление противовоспалительного действия глюкокортикостероидов.
С диуретиками, амфотерицином, минералокортикоидами – повышение риска развития гипокалиемии.
С непрямыми антикоагулянтами, фибринолитиками, бутадионом, ибупрофеном и этакриновой кислотой – геморрагические осложнения.
С индометацином и салицилатами – язвенное поражение пищеварительного тракта.
С парацетамолом – повышение токсичности этого препарата.
С азатиоприном - повышение риска возникновения миопатий, катаракты.
С меркаптопурином - возможно повышение концентрации мочевой кислоты в крови.
С хингамином - возможно усиление нежелательных эффектов этого препарата (дерматита, миопатии, помутнения роговицы).
С метандростенолоном - усиление терапевтических и нежелательных эффектов глюкокортикостероидов.
С андрогенами и препаратами железа – усиление эритропоэза за счет повышения синтеза эритропоэтина.
С сахароснижающими препаратами – снижение эффективности этих препаратов.
Ингаляционные глюкокортикостероиды и β 2 -адреномиметики длительного действия обладают комплементарным действием и синергизмом. Теофиллин может усиливать противовоспалительную активность ингаляционных глюкокортикостероидов.
Принципы терапии
При использовании глюкокортикостероидов необходимо получить максимальную терапевтическую выгоду с минимумом неблагоприятных эффектов. В большинстве случаев, стероиды не вылечивают болезнь, скорее они подавляют или изменяют воспалительный и иммунный ответ и уменьшают признаки болезни. Поэтому, нужно тщательно взвесить ожидаемую терапевтическую выгоду и потенциальные риски. Риск незначителен при кратковременном курсе терапии (7-14 дней), даже с использованием высоких доз, которые могут быть очень эффективны в некоторых ситуациях (например при острой астме). Увеличение аппетита и эйфория - основные побочные эффекты при коротких курсах. При этом не имеется никаких отдаленных последствий. Решение начать более длительный курс стероидной терапии требует учета рисков, описанных выше.
Выбор препарата
Кортикостероиды различаются преимущественно по продолжительности и степени действия. Быстро действующие средства с меньшей вероятностью приводят к подавлению HPA оси, особенно когда применяется утренний прием с низкой дозировкой как часть схемы через день. Медленно действующие средства предпочтительны для ситуаций, где должны использоваться большие дозы. Минералокортикоидная активность препарата желательна при недостаточности надпочечников, но не при значительных воспалительных процессах или иммунореактивности. Независимо от выбранного препарата, необходимо продолжить нестероидную терапию, если это позволяет использовать минимальные дозировки кортикостероидов.
Преднизон наиболее широко применяется среди глюкокортикостероидов. Его короткий период полураспада и низкая цена делают это средство наиболее полезным по иммуносупрессивному и противовоспалительному действию. Преднизолон - активный печеночный метаболит преднизона и применяется в случае проблем с печенью. Дексаметазон - препарат приблизительно в семь раз более мощный чем преднизон и имеет период полураспада 24 часа. Эта делает его полезным для тестирования HPA оси. Гидрокортизон (кортизон), препарат примерно в четыре раза менее мощный чем преднизон. Применяется в основном в фармакологических дозах для дополнительной терапии у пациентов с подавлением HPA. Флоринеф (9-альфа-флюрогидроксикортизон) - мощный минералокортикоид (фактически без глюкокортикоидного эффекта), используется прежде всего для заместительной терапии при корковой недостаточности надпочечников.
Теоретически, использование АКТГ казалось бы привлекательным, потому что это помогло бы избегать подавления HPA, однако АКТГ также стимулирует нежелательный минералокортикоидный и андрогенный ответ. Кроме того неизвестно, какой глюкокортикоидный ответ будет получен от введенной дозы. Эти неудобства ограничивают применение АКТГ.
Выбор схемы: ежедневная или через день
При лечении большинства заболеваний, которые требуют кортикостероидной терапии (астма, саркоидоз и другие) успешно применяется схема через день, хотя часто в начале терапия должна быть ежедневной. Важные преимущества схемы через день - предотвращение существенного подавления HPA оси и минимизация риска Кушингоида без существенной потери противовоспалительной активности. Риск большинства побочных эффектов описанных выше уменьшается или полностью устраняется при применении схемы через день.
Схема через день сама по себе не может предотвратить подавление HPA оси, если для терапии используется, например, дексаметазон. Кроме того, схема терапии должна строго соблюдаться. Несоблюдение графика приема или варьирование дозы первого дня не предотвращают подавление HPA.
Ежедневная кортикостероидная терапия применяется при обострениях заболевания и для лечения некоторых болезней, на которые можно воздействовать только по ежедневной схеме (например, височный артериит, вульгарная пузырчатка). В случае, когда применение ежедневной схемы неизбежно, подавление HPA может быть минимизировано, если полная суточная доза принимается за один раз утром, в самой возможно низкой дозе. Ежедневный режим с однократным приемом дозы почти также эффективен как режим с раздельным приемом дозы. Однако, в отличие от схемы через день, риск развития синдрома Кушинга больше.
Переход от ежедневной к схеме через день
Большинство пациентов, у кого имеется положительная динамика при ежедневной терапии - кандидаты на переход на схему через день (исключения см. выше). Это позволяет перейти на менее болезненную схему без потери контроля над болезнью. В отличие от снижения дозировки, суммарная принятая доза не изменяется. Переход выполняется постепенным увеличением дозы первого дня и уменьшением дозы во второй день, пока двойная доза не будет приниматься через день, без дополнительных лекарственных средств в промежуточный день.
Скорость проведения перехода зависит от активности основного заболевания, продолжительности терапии, степени подавления HPA и клинического статуса пациента. Примерная схема перехода состоит в увеличении дозы первого дня и уменьшении дозы второго дня с шагом 10 милиграмм преднизона (или его эквивалента) когда ежедневная дозировка была более 40 милиграмм, и с шагом 5 милиграмм, когда ежедневная дозировка была от 20 до 40 милиграмм. При дозировке ниже 20 милиграмм шаг должен быть 2.5 милиграмма. Интервал между изменениями лежит в пределах от 1 дня до нескольких недель и определяется опытным путем на основаннии клинического ответа пациента. Важно иметь в виду, что большинство пациентов, принимавших кортикостероиды по ежедневной схеме более 2-4 недель, имеют подавление HPA.
Уменьшение дозировки и прекращение терапии
Резкое прекращение кортикостероидной терапии продолжительностью более чем один месяц с дозировкой боле 20-30 милиграмм преднизона в день, может привести к внезапному обострению основной болезни или привести к синдрому абстиненции. Не имеется доказанных способов ускорения восстановление HPA. Необходимо контролировать проявления болезни и уменьшать дозировку опытным путем, наблюдая за внезапным обострением болезни или за признаками надпочечной недостаточности (постуральная гипотензия, слабость и желудочно-кишечные расстойства).
Эмпирический подход к сокращению дозировки до физиологических уровней состоит в том, чтобы делать изменения с шагом 10 милиграмм преднизона или его эквивалента каждые 1-3 недели, если начальная дозировка была более 40 милиграмм в день. Если дозировка была менее 40 милиграмм, шаг - 5 милиграмм. Как только физиологическая доза преднизона (5-7.5 mg) будет достигнута, пациент может быть переключен на таблетки преднизона 1 милиграмм или эквивалентную дозу гидрокортизона, так, чтобы дальнейшие сокращения дозировки могли быть сделаны с меньшим шагом. Дальнейшие еженедельные или двухнедельные сокращения могут тогда производиться с шагом 1 милиграмм.
В течение процесса снижения дозировки у некоторых пациентов развивается синдром абстиненции, характеризующийся депрессией, миалгиями, артралгиями, анорексией, головными болями, тошнотой. Исследования не смогли определить зависимость между этими признаками и уровнями кортизола или 17-гидроксикортикостероида. В большинстве случаев жалобы имели место, когда уровни были нормальны. Отклик HPA также был нормальнен у многих из этих пациентов. Механизмы, ответственные за этот синдром неизвестны, но кажется они связаны со скоростью, с которой снижается дозировка.
Идентификация надпочечной недостаточности, индуцированной стероидной терапией
При ожидании стресса (в том числе при хирургических вмешательствах), важно знать состояние HPA оси и будет ли необходима дополнительная стероидная терапия. Как отмечено ранее, очень трудно предсказать начало и продолжительность подавления HPA, что делает тестирование HPA оси полезным для принятия решения, будет ли нуждаться пациент в дополнительной стероидной терапии. В этом случае, тест с использованием косинтропина (синтетический АКТГ) - удобный, безопасный и эффективный способ испытания HPA оси. Если концентрация кортизола через 60 минут больше чем 18 mug/dL или имеется увеличение от начального уровня по крайней мере 10 mug/dL, то надпочечный отклик достаточен чтобы пациент выдержал стресс, эквивалентный общей анастезии. Тест может быть проведен, используя 100 mug CRH внутривенно. Если у пациента не наблюдается адекватный надпочечный отклик, дополнительная кортикостероидная терапия должна быть произведена для преодоления острого стресса. Обычно применяется гидрокортизон. В зависимости от серьезности стресса, используется 100-400 милиграмм гидрокортизона в день в несколько приемов. Нижняя граница диапазона дозы (100 милиграмм) соответствует стрессу при желудочно-кишечном расстройстве, гриппе или удалении зуба. В случае сильного стресса (травмы или хирургического вмешательства) пациенту нужно давать 100 милиграмм гидрокортизона парентерально каждые 6-8 часов. Заранее подготовленный шприц, содержащий 4 милиграмма дексаметазона должен использоваться для парентерального использования в критическом положении, если экстренная медицинская помощь недоступна, пациент не в сознании или не может принимать стероиды орально.
Обучение пациентов
Стероиды должны применяться с осторожностью у пациентов, на чье психическое состояние или интеллект может быть оказано воздействие из-за риска подавления HPA. Пациенты, принимающие кортикостероиды по схеме через день должны получить инструкции относительно важности соблюдения схемы и приема препарата до 8 часов утра, чтобы минимизировать риск подавления HPA. Пациенты должны быть информированы относительно необходимости увеличения дозировки, если имеется стресс или болезнь в течение всего курса кортикостероидной терапии. Пациенты должны понять необходимость контакта с врачом и увеличения дозировки препарата если они подвергаются физическому или психологическому стрессу.
Многие пациенты опасаются прекращения стероидной терапии или отказываются снижать дозу стероидов из-за опасения рецидива основного заболевания. Необходимо провести детальный обзор побочных эффектов при длительной терапии, чтобы объяснить необходимость сокращения дозировки и желательности в конечном счете прекращения приема кортикостероидов. В случаях, когда требуется ежедневная терапия с высокими дозировками, неблагоприятные психические эффекты (в том числе при синдроме Кушинга) могут быть уменьшены, при уведомлении пациента о вероятности их возникновения и их обратимости.
Базисные, медленно действующие противовоспалительные лекарственные средства: метотрексат, сульфасалазин, хлорохин, ауронофин
Метотрексат, концентрат для приготовления раствора для инъекций, лиофилизат для приготовления раствора для инъекций, раствор для инъекций, таблетки, таблетки покрытые оболочкой – противоопухолевое средство - антиметаболит.
Механизм действия. Противоопухолевое, цитостатическое средство группы антиметаболитов, подавляет дигидрофолатредуктазу, участвующую в восстановлении дигидрофолиевой кислоты в тетрагидрофолиевую кислоту (переносчик углеродных фрагментов, необходимых для синтеза пуриновых нуклеотидов и их производных).
Тормозит синтез, репарацию ДНК и клеточный митоз. Особо чувствительны к действию быстропролиферирующие ткани: клетки злокачественных опухолей, костного мозга, эмбриональные клетки, эпителиальные клетки слизистой оболочки кишечника, мочевого пузыря, полости рта. Наряду с противоопухолевым обладает иммунодепрессивным действием.
Фармакокинетика. Всасывание при пероральном приеме зависит от дозы: при приеме 30 мг/кв.м всасывается хорошо, средняя биодоступность - 60%. Всасывание снижается при приеме в дозах, превышающих 80 мг/кв.м (полагают, вследствие насыщения).
У детей с лейкемией абсорбция колеблется от 23 до 95%. TCmax - 40 мин-4 ч при пероральном и 30-60 мин - при в/м введении. Пища замедляет всасывание и снижает Cmax. Связь с белками плазмы - около 50%, преимущественно с альбумином. Объем распределения - 0.18 л/кг.
При приеме в терапевтических дозах независимо от пути введения практически не проникает через ГЭБ (после интратекального введения в СМЖ достигаются высокие концентрации). Проникает в грудное молоко.
После перорального введения частично метаболизируется кишечной флорой, основная часть - в печени (независимо от пути введения) с образованием фармакологически активной полиглутаминовой формы, также ингибирующей дигидрофолатредуктазу и синтез тимидина.
T1/2 у больных, получающих менее 30 мг/кв.м препарата, в начальной фазе составляет 2-4 ч, а в конечной фазе (которая является продолжительной) - 3-10 ч при использовании малых и 8-15 ч - при использовании больших доз препарата. При ХПН обе фазы выведения препарата могут быть значительно удлинены.
Выводится преимущественно почками в неизмененном виде путем клубочковой фильтрации и канальцевой секреции (при в/в введении 80-90% выводится в течение 24 ч), с желчью выводится до 10% (с последующей реабсорбцией в кишечнике). Выведение препарата у больных с нарушением функции почек, выраженным асцитом или транссудатом значительно замедлено. При повторном введении накапливается в тканях в виде полиглутаматов.
Показания. Рак молочной железы, эпидермоидный рак головы и шеи, рак легкого (мелкоклеточный и немелкоклеточный), трофобластические опухоли (хорионэпителиома матки, пузырный занос, в т.ч. деструирующий), рак шейки матки, рак яичника, рак мочевого пузыря, колоректальный рак, рак пищевода, рак желудка, рак поджелудочной железы, рак яичка, острый лимфобластный лейкоз, лейкозная инфильтрация мозговых оболочек (профилактика и лечение), острый миелобластный лейкоз, неходжкинские лимфомы (в первую очередь лимфосаркома, особенно у детей, и лимфома Беркитта), лимфогранулематоз, грибовидный микоз, неметастатическая остеосаркома, саркома мягких тканей, рак мозговых оболочек.
Тяжелые формы псориаза, псориатический артрит, ревматоидный артрит, дерматомиозит, СКВ, анкилозирующий спондилоартрит.
Противопоказания. Гиперчувствительность, иммунодефицит, беременность, период лактации.
При лечении псориаза и ревматических заболеваний (дополнительно): тяжелое угнетение костномозгового кроветворения, тяжелая печеночная/почечная недостаточность.
При лечении злокачественных новообразований (дополнительно): ацидурия (pH мочи менее 7), угнетение костномозгового кроветворения.
Дозирование. Внутрь, в/м, в/в, в/а или интратекально (препарат с консервантом, содержащий бензиловый спирт, запрещается использовать для интратекального введения и высокодозной терапии).
Таблетки принимают внутрь перед приемом пищи, не разжевывая. Дозы и сроки лечения устанавливают индивидуально в зависимости от схемы химиотерапии, показаний, схемы лечения, "ответа" больного и переносимости, рассчитываются исходя из площади поверхности тела или массы тела.
Дозы выше 100 мг/кв.м вводят только в/в капельно (раствор или концентрат предварительно разбавляют 5% раствором декстрозы (10 мг - 0.5-1 л раствора декстрозы) и под прикрытием кальция фолината.
При ревматоидном артрите: начальная доза обычно составляет 7.5 мг 1 раз в неделю одномоментно или по 2.5 мг через каждые 12 ч (всего 3 раза в неделю). Для достижения оптимального эффекта недельная доза может быть повышена (не более 20 мг), затем следует начинать снижение дозы до наиболее низкой эффективной.
При псориазе начальные дозы - внутрь, в/м или в/в, 7.5-25 мг/нед, однократно, или по 2.5 мг с интервалами в 12 ч 3 раза в неделю до достижения адекватного эффекта, но не более 30 мг/нед. Дозу обычно наращивают постепенно, при достижении оптимального эффекта начинают снижение дозы до наиболее низкой эффективной.
Побочное действие. Со стороны органов кроветворения: лейкопения и тромбоцитопения, панцитопения, анемия (в т.ч. апластическая), нейтропения, агранулоцитоз, эозинофилия, лимфаденопатия, лимфопролиферативные заболевания, гипогаммаглобулинемия.
Со стороны пищеварительной системы : анорексия, тошнота, рвота, стоматит, гингивит, фарингит, энтерит, эрозивно-язвенные поражения и кровотечение из ЖКТ (в т.ч. мелена, гематемезис), гепатотоксичность (острый гепатит, фиброз и цирроз печени, печеночная недостаточность, гипоальбуминемия, повышение активности "печеночных" трансаминаз), панкреатит.
Со стороны нервной системы: головная боль, сонливость, дизартрия, афазия, гемипарез, парез, судороги; при использовании в высоких дозах - транзиторное нарушение когнитивных функций, эмоциональная лабильность; необычная краниальная чувствительность, энцефалопатия (в т.ч. лейкоэнцефалопатия).
Со стороны кожных покровов: эритематозная сыпь, зуд кожи, крапивница, фоточувствительность, нарушение пигментации кожи, алопеция, экхимоз, телеангиоэктазия, угри, фурункулез, мультиформная эритема (в т.ч. синдром Стивенса-Джонсона), токсический эпидермальный некролиз, изъязвление и некроз кожи, эксфолиативный дерматит.
Со стороны органа зрения: конъюнктивит, нарушение зрения (в т.ч. преходящая слепота).
Со стороны дыхательной системы: редко - фиброз легких, дыхательная недостаточность, альвеолит, интерстициальный пневмонит (в т.ч. фатальный), ХОБЛ.
Со стороны ССС: перикардит, перикардиальный выпот, снижение АД, тромбоэмболия (в т.ч. артериальный тромбоз, тромбоз церебральных сосудов, тромбоз глубоких вен, тромбоз вен сетчатки, тромбофлебит, легочная эмболия).
Со стороны мочеполовой системы : тяжелая нефропатия или почечная недостаточность, азотемия, цистит, гематурия, протеинурия, нарушение спермато- и овогенеза, транзиторная олигоспермия, снижение либидо, импотенция, дисменорея, вагинальные выделения, гинекомастия, бесплодие, выкидиш, гибель плода, дефекты развития плода.
Со стороны опорно-двигательного аппарата : артралгия, миалгия, остеопороз, остеонекроз, переломы.
Инфекции: угрожающие жизни оппортунистические инфекции (в т.ч. пневмоцистная пневмония), ЦМВ (в т.ч. ЦМВ-пневмония), сепсис (в т.ч. фатальный), нокардиоз, гистоплазмоз, криптококкоз, инфекции, вызванные Herpes zoster и Herpes simplex (в т.ч. диссеминированный).
Прочие: васкулит, сахарный диабет, лимфома (в т.ч. обратимая), синдром лизиса опухоли, некроз мягких тканей, анафилактоидные реакции, внезапная смерть.
При лечении ревматоидного артрита: более 10% - повышение активности «печеночных» трансаминаз, тошнота, рвота; 3-10% - стоматит, тромбоцитопения (менее 100 тыс./мкл); 1-3% - кожная сыпь, зуд, дерматит, диарея, алопеция, лейкопения (менее 3000/мкл), панцитопения, головокружение, интерстициальный пневмонит; прочие - снижение гематокрита, головная боль, инфекции (в т.ч. верхних дыхательных путей), анорексия, артралгия, боль в грудной клетке, кашель, дизурия, дискомфорт в глазах, носовое кровотечение, лихорадка, повышенная потливость, звон в ушах, вагинальные выделения.
При лечении псориаза: алопеция, фоточувствительность, ощущение жжения кожи, редко – болезненные эрозивные бляшки на коже.
При лечении ювенильного ревматоидного артрита: повышение активности «печеночных» трансаминаз (14%), нарушение функции ЖКТ (11%), в т.ч. тошнота, рвота, диарея, стоматит (2%), лейкопения (2%), головная боль (1.2%), алопеция (0.5%), головокружение (0.2%), кожная сыпь (0.2%).
Передозировка. Лечение: введение специфического антидота - кальция фолината по возможности немедленно, желательно в течение первого часа, в дозе, равной или превышающей дозу метотрексата; последующие дозы вводят по мере надобности, в зависимости от концентрации метотрексата в сыворотке крови. Для предупреждения преципитации метотрексата и/или его метаболитов в почечных канальцах проводят гидратацию организма и подщелачивание мочи, что ускоряет выведение метотрексата.
Взаимодействие. Повышает антикоагулянтную активность производных кумарина или индандиона и/или повышает риск кровотечений за счет снижения синтеза в печени прокоагулянтного фактора и нарушения образования тромбоцитов.
Повышает концентрацию мочевой кислоты в крови, поэтому при лечении больных с сопутствующей гиперурикемией и подагрой может потребоваться коррекция дозы противоподагрических ЛС (аллопуринол, колхицин, сульфинпиразон); применение урикозурических противоподагрических ЛС может увеличивать риск развития нефропатии, связанной с повышенным образованием мочевой кислоты на фоне лечения метотрексатом (предпочтительно использовать аллопуринол).
Одновременный прием салицилатов, фенилбутазона, фенитоина, сульфаниламидов, производных сульфонилмочевины, аминобензойной кислоты, пириметамина или триметоприма, ряда антибиотиков (пенициллин, тетрациклин, хлорамфеникол), непрямых антикоагулянтов и гиполипидемических ЛС (колестирамин) усиливает токсичность за счет вытеснения метотрексата из связи с альбуминами и/или снижения канальцевой секреции, что в ряде случаев может обусловливать развитие тяжелого токсического действия, иногда даже с летальным исходом.
НПВП на фоне высоких доз метотрексата увеличивают концентрацию и замедляют элиминацию последнего, что может привести к смертельному исходу от тяжелой гематологической и желудочно-кишечной интоксикации. Рекомендуется прекратить прием фенилбутазона за 7-12 дней, пироксикама за 10 дней, дифлунизала и индометацина за 24-48 ч, кетопрофена и НПВП с коротким T1/2 за 12-24 ч до проведения инфузии метотрексата в умеренных и высоких дозах и в течение по крайней мере 12 ч (в зависимости от концентрации метотрексата в крови) после ее окончания. Следует соблюдать осторожность при сочетании НПВП с низкими дозами метотрексата (возможно снижение выведения метотрексата почечными канальцами).
ЛС, блокирующие канальцевую секрецию (например пробенецид), повышают токсичность метотрексата за счет уменьшения выведения его почками.
Антибиотики, плохо всасывающиеся в ЖКТ (тетрациклины, хлорамфеникол), снижают абсорбцию метотрексата и нарушают его метаболизм вследствие подавления нормальной микрофлоры кишечника.
Ретиноиды, азатиоприн, сульфасалазин, этанол и др. гепатотоксические ЛС повышают риск развития гепатотоксичности.
L-аспарагиназа снижает выраженность противоопухолевого действия метотрексата за счет ингибирования репликации клеток.
Проведение анестезии с использованием динитрогена оксида может привести к развитию непредсказуемой тяжелой миелосупрессии и стоматита.
Ацикловир для парентерального применения на фоне интратекального введения метотрексата повышает риск развития неврологических нарушений.
Применение цитарабина за 48 ч до или в течение 10 мин после начала терапии метотрексатом может обусловливать развитие синергидного цитотоксического эффекта (коррекцию режима дозирования рекомендуется проводить на основании контроля гематологических показателей).
Гематотоксические ЛС повышают риск развития гематотоксичности метотрексата.
Снижает клиренс теофилина.
Неомицин для приема внутрь может снижать абсорбцию метотрексата для приема внутрь.
У нескольких пациентов с псориазом или грибовидным микозом, получавших лечение метотрексатом в комбинации с PUVA-терапией (метоксален и УФО), был выявлен рак кожи.
Сочетание с лучевой терапией может увеличивать риск угнетения костного мозга.
Метотрексат может снижать иммунный ответ на вакцинацию, поэтому интервал между введением живых и инактивированных вирусных вакцин варьирует от 3 до 12 мес.
Ауронофин
Химическое название. (1 - тио - бета - D - глюкопиразинато) (триэтилфосфин) золота 2, 3, 4, 6 - тетраацетат
Фармакологическое действие. Препарат золота для приема внутрь (содержит 29% Au), оказывает противовоспалительное действие. Механизм действия до конца не выяснен: считают, что подавление клеточного иммунитета обусловлено поглощением Au 3+ моноцитами и полиморфно-ядерными лейкоцитами, приводящим к угнетению фагоцитоза и блокаде лизосомальных ферментов. Снижает активность сульфгидрильных систем и ферментных комплексов лейкоцитов и лимфоцитов, что приводит к уменьшению концентраций Ig и ревматоидного фактора, тормозит синтез коллагена и Pg.
Терапевтический эффект развивается постепенно и отмечается через 3-4 мес (иногда 6 мес) с момента приема препарата.
Фармакокинетика. Абсорбция после приема внутрь - 25%. Связь с белками плазмы - 60%. Css отмечается через 3 мес после начала лечения, при дозе 6 мг/сут составляет 68 мкг/мл.
Быстро метаболизируется в печени (неизмененный ауранофин практически не определяется в крови). T1/2 в крови - 21-31 сут, в тканях - 42-128 сут. Выводится почками (60%) и с желчью.
Показания. Ревматоидный артрит (лечение и профилактика при выявлении ранних рентгенологических изменений суставов), псориатический артрит, синдром Фелти.
Противопоказания. Гиперчувствительность, ХСН, ХПН, гепатит (активная фаза), угнетение костномозгового кроветворения, эксфолиативный дерматит, энтероколит, беременность, период лактации, кахексия, крапивница, экзема, кожная сыпь.
Режим дозирования. Внутрь: взрослым - 6 мг/сут; детям - 0.1 мг/кг/сут в 2 приема.
При неэффективности приема в течение 4 мес и хорошей переносимости возможно увеличение дозы взрослым до 9 мг/сут в 3 приема, детям - до 0.2 мг/кг/сут. В случае неэффективности лечения в течение последующих 3 мес препарат отменяют.
Побочные эффекты. Со стороны нервной системы и органов чувств: заторможенность, галлюцинации, эпилептические припадки, конъюнктивит.
Со стороны дыхательной системы: фарингит, трахеит, интерстициальная пневмония, пневмофиброз.
Со стороны пищеварительной системы: гингивит, глоссит, стоматит, рвота, диарея или запоры, гастралгия, гастрит, некротический энтерит, язвенный энтероколит, колит, желудочно-кишечное кровотечение, холестаз, холелитиаз, гепатит, печеночная недостаточность.
Со стороны мочеполовой системы: нефротический синдром с массивной протеинурией, почечная недостаточность, вагинит.
Со стороны кроветворной системы: агранулоцитоз, панцитопения, анемия, лейкопения, тромбоцитопения.
Аллергические реакции: кожные высыпания, зуд кожи, эозинофилия, дерматит, гипертермия.
Взаимодействие. Несовместим с пенициллинами, левамизолом, хлорохином; совместим с НПВП.
Побочные эффекты усиливают цитостатики, гепато- и нефротоксические ЛС, пеницилламин.
Миелотоксические ЛС усиливают гематотоксическое действие препарата.
Особые указания. Перед началом и во время терапии необходимо контролировать картину периферической крови (содержание Hb, число тромбоцитов), функцию почек (концентрация мочевины, креатинина, содержание белка в моче), функцию печени (активность "печеночных" трансаминаз) в течение первого года лечения - ежемесячно, второго - каждые 2-3 мес. При протеинурии более 1 г/сут терапию следует прекратить.
Сульфасалазин, таблетки, покрытые кишечнорастворимой оболочкой.
Фармакологическая группа - противомикробное и противовоспалительное кишечное средство.
Фармакологическое действие. Противомикробное кишечное средство, сульфаниламид, оказывает также противовоспалительное действие. Возможность использования в лечении неспецифических колитов связана со способностью сульфасалазина избирательно накапливаться в соединительной ткани стенки кишечника с высвобождением 5-аминосалициловой кислоты (5-АСК), обладающей противовоспалительной активностью, и сульфапиридина, оказывающего противомикробное бактериостатическое действие, конкурентного антагониста ПАБК.
Действует в отношении диплококков, стрептококков, гонококков, кишечной палочки.
Фармакокинетика. Абсорбция - 10%, подвергается расщеплению микрофлорой кишечника с образованием сульфапиридина - 60-80 и 25% 5-АСК. Связь с белками плазмы сульфасалазина - 99%, сульфапиридина - 50%, 5-АСК - 43%.
Сульфапиридин подвергается метаболизму в печени путем гидроксилирования с образованием неактивных метаболитов, 5-АСК - путем ацетилирования. T1/2 сульфасалазина - 5-10 ч, сульфапиридина - 6-14 ч, 5-АСК - 0.6-1.4 ч. Выводится через кишечник - 5% сульфапиридина и 67% 5-АСК, почками - 75-91% всосавшегося сульфасалазина (в течение 3 дней).
Показания. Неспецифический язвенный колит.
Противопоказания. Гиперчувствительность, печеночная и/или почечная недостаточность, анемия, порфирия, врожденный дефицит глюкозо-6-фосфатдегидрогеназы; период лактации, детский возраст (до 5 лет).
Дозирование. Внутрь, по 1 г 4-6 раз в сутки, в течение 2-3 нед, с последующим постепенным уменьшением дозы на 0.5-1 г каждые 5-7 дней; курс лечения может длиться до 4-6 мес. Детям 5-7 лет - по 0.25-0.5 г 3-6 раз в сутки, старше 7 лет - по 0.5 г 3-6 раз в сутки.
Побочное действие. Головная боль, головокружение, диспепсия: тошнота, рвота, диарея, боль в животе, снижение аппетита; примесь крови в фекалиях, интерстициальный пневмонит, лекарственный гепатит, фотосенсибилизация, окрашивание мочи в оранжево-желтый цвет, агранулоцитоз, лейкопения, тромбоцитопения, гемолитическая анемия, аллергические реакции: токсический эпидермальный некролиз (синдром Лайелла), злокачественная экссудативная эритема (синдром Стивенса-Джонсона), анафилактический шок.
Взаимодействие. Усиливает действие антикоагулянтов, противоэпилептических и пероральных гипогликемических ЛС, а также побочные эффекты цитостатиков, иммунодепрессантов, гепато- и нефротоксичных ЛС.
ЛС, угнетающие костномозговое кроветворение, увеличивают риск миелосупрессии.
Хлорохин (Делагил), таблетки. Фармакологическая группа - противомалярийное средство.
Фармакологическое действие. Противопротозойное средство, оказывает также иммунодепрессивное и противовоспалительное действие. Вызывает гибель бесполых эритроцитарных форм всех видов плазмодиев. Оказывает гаметоцидное действие, за исключением Plasmodium falciparum (проявляет антигаметоцидное действие). За счет торможения синтеза нуклеиновых кислот обладает умеренно выраженным иммунодепрессивным и неспецифическим противовоспалительным действием.
Фармакокинетика. После приема внутрь быстро и почти полностью всасывается из ЖКТ. Cmax достигается через 2-6 ч. На 55% связывается с альбуминами плазмы. Быстро распространяется по органам и тканям организма (печень, почки, селезенка, легкие). Легко проникает через ГЭБ и плаценту.
Метаболизируется в небольшом количестве (25%). Выводится почками (70% - в неизмененном виде) медленно. T1/2 - 1-2 мес.
При почечной недостаточности может кумулировать. При кислой реакции мочи скорость элиминации повышается, при щелочной - увеличивается.
Показания. Малярия (профилактика и лечение всех видов), внекишечный амебиаз, амебный абсцесс печени, СКВ (хроническая и подострая формы), ревматоидный артрит, склеродермия, фотодерматоз, поздняя кожная порфирия.
Противопоказания. Гиперчувствительность, печеночная и/или почечная недостаточность, угнетение костномозгового кроветворения, тяжелые нарушения ритма, псориатический артрит, нейтропения, порфиринурия, беременность.
Дозирование. Внутрь, для профилактики малярии - по 0.5 г в первую неделю 2 раза, затем 1 раз всегда в один и тот же день недели. Лечение малярии проводят по следующей схеме: 1 день однократно 1 г, через 6-8 ч - 0.5 г, на 2 и 3 день лечения - по 0.75 г ежедневно в 1 прием. При необходимости - в/в капельно.
При амебиазе - по 0.5 г 3 раза в день в течение 7 дней, затем - по 0.25 г 3 раза в день в течение еще 7 дней, в дальнейшем - по 0.75 г 2 раза в неделю в течение 2-6 мес.
При ревматоидном артрите - по 0.25 г 2 раза в день в течение 7 дней, затем - по 0.25 г ежедневно в течение 12 мес.
При СКВ - ежедневно по 0.25-0.5 г.
При фотодерматозе - по 0.25 г ежедневно в течение 1 нед, затем - по 0.5-0.75 г еженедельно.
Побочное действие. Со стороны пищеварительной системы: тошнота, рвота, гастралгия.
Со стороны нервной системы: головокружение, головная боль, нарушения сна, психозы, эпилептические припадки.
Со стороны ССС: поражение миокарда с изменениями на ЭКГ, снижение АД.
Со стороны органов чувств: при длительном применении - помутнение роговицы, поражение сетчатки, нарушение зрения, звон в ушах.
Аллергические реакции: дерматит, фотосенсибилизация.
Прочие: миалгия, лейкопения, изменение цвета кожи и волос.