Заболевание, при котором нарушается моторика желчного пузыря, его проток и сфинктеров. Это провоцирует нарушение выведения желчи в двенадцатиперстную железу и нарушает работу пищеварительного тракта.
Причины дискинезии желчевыводящих путей :
- воспалительные заболевания ЖКТ
- гормональные нарушения
- нерациональное питание
- злоупотребление алкоголем
- глистная инвазия
- малоподвижный образ жизни
- стресс
Существуют две формы дискинезии желчевыводящих путей. Гипокинетическая форма - это недостаточное сокращение желчного пузыря, соответственно в пищеварительный тракт поступает недостаточное количество желчи. Гиперкинетическая форма - это чрезмерное сокращение желчного пузыря и избыточное поступление желчи.
Классификация дискинезий желчного пузыря и проток:
- по состоянию тонуса желчного пузыря:
- гипотония желчного пузыря,
- гипертония желчного пузыря;
- по состоянию моторно-эвакуаторной функции желчного пузыря:
- гипокинезия желчного пузыря,
- гиперкинезия желчного пузыря;
- по состоянию тонуса сфинктерного аппарата:
- гипотония сфинктера Одди,
- гипертония сфинктера Одди,
- гипотония сфинктера Люткенса,
- гипертония сфинктера Люткенса,
- гипотония сфинктера Мирицци,
- гипертония сфинктера Мирицци.
Симптомы дискинезии желчевыводящих путей :
- постоянная, тупая боль (гипокинетическая форма)
- острая боль (гиперкинетическая форма)
- горечь во рту
- тошнота
- рвота после приема пищи
- тяжесть в животе
- запоры
- повышенная утомляемость
- слабость
- потливость
- раздраженность
При гиперкинетически-гипертонической дискинезии желчных путей (чаще наблюдается при ваготонии) периодически возникает острая, коликообразная боль в правом подреберье, иррадирующая в правую лопатку, плечо или, наоборот, в левую половину грудной клетки, область сердца. Боль обычно возникает внезапно, повторяется несколько раз в сутки. Она кратковременная, не сопровождается повышением температуры тела. Иногда приступ сопровождается тошнотой, рвотой, нарушением функции кишечника.
Нередко у таких больных определяют вазомоторный и нейровегетативный синдромы:
- потливость,
- тахикардия,
- артериальная гипотензия,
- головная боль,
- слабость.
Возникновение приступа боли в правом подреберье больные связывают не столько с нарушением диеты, сколько с негативными психоэмоциональными ситуациями.
При осмотре больных их кожа обычно не изменена, масса тела чаще увеличена. Пальпаторно определяется болезненность в проекции желчного пузыря. Положительные симптомы Дежардена, Кера, Мерфи.
Болевой синдром возникает вследствие внезапного повышения давления в желчном пузыре, который сокращается в условиях внезапного повышения тонуса сфинктеров Люткенса-Мартинова и/или Одди.
Гипокинетически-гипотоническая дискинезия желчных путей характеризуется постоянной тупой, ноющей болью в правом подреберье без четкой иррадиации. Чрезмерные эмоции или потребление пищи (особенно значительного количества) усиливают болевые ощущения, вызывают тяжесть в правом подреберье. У таких больных плохой аппетит, часто возникает тошнота, ощущение горького привкуса во рту, вздутие живота, запор. При пальпации определяется болезненность в области желчного пузыря.
Боль является следствием перерастяжения шейки желчного пузыря, где синтезируется большое количество (избыток) антихолецистокинина, который тормозит образование в двенадцатиперстной кишке холецистокинина - важного холекинетического агента. При дефиците последнего еще больше снижается двигательная активность желчного пузыря (гипокинез), ослабевает его тонус (гипотония).
Как лечить дискинезию желчевыводящих путей?
Проводится комплексно и включает в себя: медикаментозную терапию, диетотерапию, физиотерапию. Чаще всего лечение происходит амбулаторно.
Выбор медикаментозного лечения зависит от формы дискинезии.
Гиперкинетическую форму дискинезии лечат с помощью спазмолитиков, анальгетиков. Для улучшения отхождения желчи назначают желчегонные препараты. Больным гиперкинетическо-гипертонической дискинезии желчных путей назначают М-холинолитические средства (атропина сульфат, метацин), ксантины (cуфилин, теофиллин), холеспазмолитические средства (но-шпа, папаверина гидрохлорид). Больным рекомендуют употреблять воды - трускавецкую и збручанская "Нафтусю", моршинскую №6 в разведении 3,5 г/л (сульфатно-хлоридно-натриево-магниево-калиевые) - в теплом или горячем виде по 100-150 мл 3-6 раз в день за 30 минут до еды. Такие минеральные воды уменьшают тоническое напряжение сфинктеров желчевыводящих путей, способствуют нормализации двигательной функции желчного пузыря и одновременно стимулируют холерез (выработка печенью желчи).
Эффективны при гиперкинетическо-гипертонической дискинезии желчных путей электрофорез папаверина гидрохлорида или платифиллина гидротартрата на область правого подреберья, а также аппликации озокерита.
В лечении больных гипокинетически-гипотонической дискинезией желчных путей, наоборот, противопоказаны тепловые процедуры (аппликации озокерита, пелоидов). Пациентам рекомендуют холекинетические средства - магния сульфат, оливковое масло, сорбит, ксилит. Уже через 5 минут после их употребления внутрь расслабляется сфинктер Одди и сокращается желчный пузырь. Эти средства могут быть использованы и для дуоденального зондирования (20 г ксилита на 50 мл воды). Таким больным показаны минеральные воды с высокой минерализацией - моршинская № 6 в разведении 14 г/л в теплом виде по 150-200 мл 3 раза в день за 30 минут до еды.
При выраженной гипотонии желчного пузыря для усиления пузырного рефлекса во время еды рекомендуют за 1,5 часа и через 30 минут после пить моршинскую минеральную воду источника № 6 в разведении 14 или 7 г/л. Гипотоническая форма требует назначения препаратов улучшающих моторику желчного пузыря и препаратов желчных кислот.
Из физиотерапевтических методов лечения применяются: УВЧ, СВЧ, парафин, массаж воротниковой зоны, электрофорез, индуктотермия.
Эффективен при гипокинетическо-гипотонической дискинезии желчных путей магния, калия электрофорез на область правого подреберья - поперечно с анода, силой тока до 10-15 мА, продолжительностью 20 минут, через день, на курс лечения 8-10 процедур. Таким больным показаны также токи Бернара, электростимуляция (фарадизация) правого диафрагмального нерва.
При дискинезии желчных путей следует широко использовать гидропатические процедуры (циркулярный, дождевой душ по типу веерного), показаны теплые (36-37 °С) ванны продолжительностью 20-30 минут через день, на курс лечения 8-10 процедур.
Всем больным с дискинезией желчных путей показана ЛФК в тренировочном режиме. Особенно полезно плавание по 5-15 минут в умеренном темпе, с интервалами для отдыха через каждые 1-3 минуты.
Также эффективны 3-4 разовые трансдуоденальные сифонные промывания двенадцатиперстной кишки теплым физиологическим раствором натрия хлорида, маломинерализованной минеральной водой.
Для устранения застоя желчи в желчевыводящих путях при гипокинетическо-гипотонической дискинезии 1-2 раза в неделю рекомендуют беззондовое дренирование желчных путей - тубаж. Для проведения тубажа используют холецистокинетические средства: соль "Барбара" (20-30 г соли на 100 мл горячей воды) или оливковое масло (30 мл), или ксилит (10-20 г на 50 мл горячей воды) и тому подобное. После употребления одного из этих средств больного укладывают на 1-1,5 часа в постель с грелкой на область правого подреберья.
Правильно построенным, патогенетически обоснованным лечением больных дискинезией желчных путей можно предотвратить развитие воспалительного процесса и камнеобразование в желчном пузыре. С другой стороны, при хроническом холецистите, желчнокаменной болезни и хроническом гепатите лечение нужно проводить с учетом характера сопутствующей дискинезии желчных путей.
С какими заболеваниями может быть связано
- Дуоденит
- Глистная инвазия
Лечение дискинезии желчевыводящих путей в домашних условиях
Лечение дискинезии желчевыводящих путей проводится преимущественно в домашних условиях. Помимо приема медицинских средств, назначенных врачом, огромное внимание следует уделить диетотерапии.
Следует избегать чрезмерных физических и психологических нагрузок. В то же время назначают свободный режим дня, рекомендуют двигаться, заниматься физическими упражнениями. Из рациона исключают соленые, жареные, копченые и маринованные продукты, рекомендуют есть 4-5 раз в сутки небольшими порциями. Вне периодов обострения больные могут потреблять по 200 грамм отварного мяса или рыбы, 500 грамм углеводов и 75-80 грамм жира в сутки.
Если масса тела избыточная (ожирение II-III степени), следует ограничить количество белка в рационе до 90-120 грамм, энергетическая ценность диеты должна составлять 1250-1650 ккал.
Пациентам с дефицитом массы тела нужно, усилить питание, соотношение белков, жиров и углеводов в рационе должно составлять 1: 1: 4,5.
При гипотонической форме дискинезии в диете должны преобладать продукты желчегонного действия, такие как черный хлеб, овощи, растительное масло, сметана. При гиперкинетической форме питание должно быть дробным и частым (до 6 раз в день), исключить из рациона жирную пищу, пирожные и газированные напитки.
Показано санаторно-курортное лечение (при стойкой ремиссии) - Моршин, Трускавец, Товтры, Миргород, Березовские минеральные воды, курорты Закарпатья.
Какими препаратами лечить дискинезию желчевыводящих путей?
- внутрь по 40-80 мг 2-3 раза в сутки;
- - внутрь по 40-60 мг 3-4 раза в сутки;
- - внутрь по 300 мкг каждые 4-6 часов;
- - внутрь по 1 ч.ложке 2-3 раза в день;
- - внутрь по 1 таблетке 1-3 раза в сутки после еды;
- - внутрь по 0,1 г 3-4 раза в день в течение 3-4 недель;
- - внутрь по 2 таблетки 2-3 раза в день за 15-30 минут до еды.
Лечение дискинезии желчевыводящих путей народными методами
Из народных рецептов применяются разнообразные желчегонные травы (шалфей, зверобой, девясил и др.), которые завариваются по отдельности или в сочетании с друг другом.
Положительный желчегонный эффект наблюдается от употребления овощных соков (морковь, тыква, сельдерей, шпинат и др.) по полстакана 2-3 раза в день.
Лечение дискинезии желчевыводящих путей во время беременности
Во время беременности лечение дискинезии желчевыводящих путей заключается в основном в соблюдении диеты. Также беременным показаны желчегонные чаи из шиповника, тысячелистника и бессмертника. При выраженном болевом синдроме лечащий врач назначит спазмолитические препараты, которые разрешено принимать при беременности.
К каким докторам обращаться, если у Вас дискинезию желчевыводящих путей
В диагностике дискинезии желчных путей помогает многомоментное дуоденальное зондирование, его проводят утром натощак.
Таким образом, многомоментное дуоденальное зондирование позволяет выделить пять фаз и диагностировать такие варианты дискинезии желчных путей.
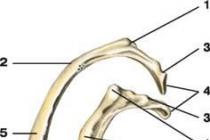
- Первая фаза, или холедохус-фаза, длится 10-15 минут, в течение которых через зонд получают 15-20 мл содержимого общего желчного протока и двенадцатиперстной кишки.
- Вторая фаза, или фаза закрытого сфинктера Одди, составляет 3-6 минут, в это время из свободного конца зонда выделение желчи прекращается. Продолжительность второй фазы более 6 минут, указывает на гипертонию сфинктера Одди.
- Третья фаза, или фаза "А"-желчи, длится 2-5 минут, когда выделяется 3-5 мл светло-желтой желчи. Она начинается с открытия сфинктера Одди и заканчивается открытием сфинктера Люткенса-Мартынова. Сокращение третьей фазы свидетельствует о гипотонии, а удлинение - о гипертонии сфинктеров Одди и Люткенса-Мартынова.
- Четвертая фаза, или фаза "В"-желчи, начинается с момента открытия сфинктера Люткенса-Мартынова и появления темно-оливковой "В"-желчи. Эта фаза заканчивается выделением через зонд янтарной "С"-желчи. Продолжительность пузырной фазы (ее еще называют рефлексом Мельтцера-Лайона) зависит от двигательной активности желчного пузыря, а количество получаемой "В"-желчи - от его тонуса. У здоровых людей фаза "В"-желчи длится 20-30 минут, в течение которых получают 30-50 мл вязкой темно-коричневой желчи. При гиперкинетической дискинезии желчного пузыря "В"-желчь выделяется стремительно, толчками 10-15 минут, сопровождается коликоподобной болью. При гипокинетической дискинезии желчного пузыря выделение "В"-желчи вялое, со значительными перерывами, в течение 60-90 минут, после зондирования наблюдается явное улучшение общего состояния больного, уменьшается чувство тяжести в правом подреберье, исчезают болевые ощущения. При гипертонии желчного пузыря "В"-желчи выделяется мало - 15-20 мл, а при его гипотонии количество "В"-желчи увеличивается до 80-100 мл и более. Введение второго раздражителя позволяет дополнительно получить еще определенное количество желчи, что наблюдается в норме или при гипертонии желчного пузыря.
- Пятая фаза, или фаза "С"-желчи, длится 10-20 минут, в течение которых выделяется 10-30 мл "С"-желчи. Запоздалое выделение "С"-желчи объясняется гипертонией сфинктера Мирицци или слабой синтетической функцией печени. Быстрое появление "С" - желчи свидетельствует о гипотонии сфинктера Мирицци. В некоторых лечебных учреждениях с целью лучшей идентификации фракции желчи применяют хроматическое многомоментное дуоденальное зондирование. Для этого используют метиленовый синий, 150 мл которого в желатиновой капсуле больной принимает внутрь за 14-15 часов до зондирования. Краситель метиленовый синий в печени обесцвечивается и выделяется с желчью. В желчном пузыре она окисляясь, превращается в цветной хромоген, который предоставляет желчи различных оттенков сине-зеленого цвета, что позволяет четко дифференцировать "В"-желчь.
Не умаляя ценности многомоментного дуоденального зондирования, для окончательного определения характера дискинезии желчных путей прибегают к ультразвуковому и (или) рентгенологическому исследованию. Благодаря первому можно объективно в реальном масштабе оценить состояние желчного пузыря и опосредованно - состояние аппарата сфинктеров. Рентгенологическое исследование желчевыводящих путей (холецистография) проводят через 18-20 часов после приема внутрь йодсодержащих таблеток (йопагност, холевид), получают холецистограму натощак и через 30, 60, 90, 120 минут после пробного завтрака Бойдена (2 яичных желтка).
Лечение направлено на нормализацию оттока желчи и недопущение ее застоя. Для этого нужно придерживаться нормального режима труда и отдыха, принимать минеральные воды и пить лекарства. Последние направлены на нормализацию оттока желчи и снятие болевого синдрома.
Какие применяются препараты при дискинезии желчевыводящих путей
Врач выписывает лекарства, ориентируясь на форму болезни. Если выявляется гипотоническая, то для лечения назначается:
- Ксилит,
- раствор сульфата магния,
- Аллохол,
- Никодин,
- Церукал.
Курс лечения длительный, не меньше двух месяцев. Но при гипертонической форме препараты с желчегонным действием не назначаются. Поэтому упор при медикаментозной терапии направлен на снятие спазмов. Для этой цели назначаются Папаверин, Но-шпа, Бесалол.
Дискинезия часто становится причиной дисбактериоза, поэтому в процессе лечения принимаются средства, позволяющие поддерживать нормальную микрофлору. Они представлены большим ассортиментом, поэтому применяется вариант, подобранный врачом специально с учетом особенностей работы организма.
С самого момента выявления проблемы проводится лечение для восстановления вегетативной нервной системы. Для этого назначаются слабые успокоительные средства, настой валерианы или пустырника.
Желчегонные препараты
К ним относятся медикаменты, увеличивающие выделение желчи в кишечник. К ним относятся:
- Холеретики. Они стимулируют выработку желчи в печени. Таким эффектом обладают некоторые виды кислот. Они всасываются в тонком кишечнике и приводят к секреции желчи.
- Холикинетики. Нужны для опорожнения желчного пузыря. Назначаются пациентам с гипокинетической дисфункцией.
К первому типу относятся препараты на основе желчных кислот: Аллохол, Хологон. Есть и препараты растительного происхождения: Холосас, Фебихол. Ко второму виду относится магния сульфат, Ксилит, Собритол.
На практике разделение препаратов носит условный характер, поскольку большинство желчегонных препаратов обладают сразу двумя эффектами одновременно.
Рассмотрим самые популярные средства. Одним из них является Холосас. Это натуральный желчегонный препарат, стимулирующий обменные процессы в печени. Выпускается в виде сиропообразной жидкости. Средство усиливает секрецию желчи. Уменьшает ее вязкость, увеличивает количество холатов. К противопоказаниям относятся обструкции желчевыводящих путей, сахарный диабет, детский возраст.
Аллохол — еще один препарат растительного происхождения. Положительно влияет на печень, улучшает секрецию всех органов ЖКТ. Воздействие заключается в оптимизации оттока желчи и предотвращении ее застоя.
Тримедат
Это таблетки, выполняющие функцию миотропного спазмолитика, который регулирует моторику пищеварительной системы. Оказывает спазмолитическое воздействие, а при гипокинетических состояниях стимулирует работу кишечника.
Таблетки применяются также при:
- диспепсических нарушениях,
При воздействии активных компонентов происходит стабилизация перистальтических движений и сокращений во всех отделах кишечника. Благодаря этому комок продвигается равномерно с оптимальной скоростью. Поэтому происходит устранение тягостных симптомов, которые сопровождают заболевания желудка и кишечника.
Тюбаж при дискинезии желчевыводящих путей
Тюбаж — лечебное действие, которое заключается в стимуляции желчевыделения с целью опорожнения желчного пузыря. Обычно метод используется при дискинезии, которая характеризуется пониженным тонусом. К противопоказаниям относятся острые болезни и обострения.
Для проведения процедуры можно использовать любое желчегонное средство:
- 2 стакана настоя шиповника. Для этого две большие ложки заливают 2 стаканами кипятка и нагревают на водной бане в течение 15 минут.
- Такой же объем отвара кукурузных рылец. Берется 6 ложек, которые заливаются таким же объемом воды. На водяной бане нужно настаивать 30 минут.
- Возможно использование и обычной лечебной минеральной воды. При этом температура любой жидкости должна быть около 40 градусов.
Процедура следующая: пациент ложится на правый бок с полусогнутыми коленями. На область правого подреберья кладется грелка. Затем пациент в течение 30-40 минут выпивает 2 стакана желчегонного средства. После этого нужно лежать с грелкой еще час или полтора до появления позывов к опорожнению кишечника. Проводится тюбаж не реже, чем 1 раз в неделю.
Физиотерапия
 Она направлена на уменьшение активности воспалительного процесса, скорректировать дисфункцию вегетативной нервной системы, нормализовать моторику желчного пузыря и протоков.
Она направлена на уменьшение активности воспалительного процесса, скорректировать дисфункцию вегетативной нервной системы, нормализовать моторику желчного пузыря и протоков.
Обычно назначается:
- Пелоидетерапия. Это грязелечение, направленное на повышение вязкости плазмолеммы клеток. Используются аппликации грязи с температурой 38 градусов. Курс составляет 10 сеансов. Через 5-6 месяцев он повторяется.
- Гальванизация области печени. Процедура активизирует микроциркуляцию в результате повышения содержания биологически активных веществ. Гальванический ток усиливает синтез макроэргов в клетках.
- Инфракрасная лазеротерапия. Применяются в подострой и хронической фазе заболевания. Такое излучение избирательно поглощается молекулами и индуцирует репаративную регенерацию тканей.
- Низкоинтенсивная УВЧ-терапия. Под воздействием электромагнитного поля происходит преобразование поглощённой энергии в тепловую. Обычно воздействие электрическим полем происходит на область правого подреберья.
Физиотерапия может использоваться и для получения седативного эффекта. Одним из таких направлений является электросонтерапия. Импульсные токи действуют угнетающе на импульсную активность головного мозга.
В заключение отметим, что многие препараты и физиотерапевтические методы можно применять и детям. Дозировка рассчитывается индивидуально с учетом массы тела. Дополнительно назначаются щелочные минеральные воды, а также лекарственные травы.
Дискинезия желчевыводящих путей не является самостоятельным заболеванием – это следствие неправильного поступления желчи в двенадцатиперстную кишку для пищеварения. ДЖВП сопровождается ноющими, тупыми, острыми болями в животе, косвенным признаком считается неприятный запах из ротовой полости. Лечение патологии направлено на коррекцию основного заболевания.
Основным симптомом дискинезии желчевыводящих путей является ноющая тупая боль в животе
ДЖВП – что это такое?
Дискинезия желчных протоков – это синдром, при котором нарушается нормальная двигательная активность желчевыводящих путей, снижается тонус желчного пузыря. Выделяют органический и функциональный тип расстройства.
Синдром наблюдается в 70% случаев болезней системы ЖКТ. Из них 10% случаев приходится на первичные дисфункции, которые не связаны с прочими расстройствами пищеварительной системы.

При ДЖВП нарушается двигательная активность желчевыводящих путей
Патологии по МКБ-10 присвоен код К82.8 – заболевания желчных протоков неуточненного генеза.
Типы дискинезии желчевыводящих путей
Выделяют 3 типа ДЖВП:
- Гипокинетическая (гипомоторная, гипотоническая). В этом случае наблюдается снижение тонуса желчного пузыря, снижение двигательной активности протоков.
- Гиперкинетическая (гипертоническая, гипермоторная). Здесь преобладают спастические явления, повышенная сократимость органа.
- Смешанная . При смешанной форме присутствует и изменение тонуса, и коликообразные боли.
Дисфункция по гипомоторному типу
Характеризуется недостатком желчи для процесса переваривания пищи. Продукция вещества не страдает, но в момент выброса не происходит достаточное сокращение желчного пузыря. Это приводит к тому, что пища не переваривается и не усваивается в полном объеме.

Дисфункция по гипомоторному типу в подавляющем большинстве случаев развивается у людей преклонного возраста
Пациент с дискинезией по гипотоническому типу – это человек в возрасте от 40 лет. Основной причиной дисфункции этого вида патологии считают стрессы, психологические расстройства.
Типичным признаком является тупая распирающая боль, распространяющаяся на спину и правую лопатку. Болевой синдром может длиться несколько дней.
ДЖВП по гипертоническому типу
Чаще развивается у женщин от 30 до 35 лет, подростков и детей. Приступ развивается внезапно в виде колики. При этом давление в желчном пузыре резко возрастает, наблюдается спазм сфинктеров Люткенса или Одди. Болевой синдром длится не более 20 минут. Развивается после приема пищи, по ночам.

Возникновение ДЖВП по гипертоническому типу возможно у детей и подростков
Смешанная форма
Характеризуется наличием признаков дисфункции и по гипокинетическому, и по гипермоторному типу.
Причины ДЖВП
Выделяют 2 вида дискинезии желчных протоков. В основу классификации положены причины, вызвавшие нарушение выброса желчи.
Причины первичного синдрома:
- Стрессовые факторы – острое или хроническое нервное перенапряжение как на работе, так и в личной жизни. Провоцирует несогласованность в работе сфинктеров желчного пузыря.
- Погрешности в рационе – пренебрежение правилами здорового питания, редкие приёмы пищи. Это приводит к нарушению продукции пищеварительных ферментов, гормонов. Со временем развивается дискинезия.
- Заболевания аллергического характера в хронической форме . Наличие аллергена приводит к раздражению сфинктеров, что провоцирует несогласованность их деятельности.
Причины вторичной дисфункции:
- Заболевания ЖКТ – гастриты, энтериты, язвы, отмирание клеток слизистых оболочек желудка и двенадцатиперстной кишки.
- Хронические воспаления в репродуктивной сфере, кистозные изменения в яичниках, заболевания почек.
- Патологии печени – гепатиты, холангиты, наличие конкрементов в желчном пузыре.
- Сальмонеллез в анамнезе.
- Прочие бактериальные и вирусные заболевания системы ЖКТ.
- Глистные инвазии.
- Врожденные пороки строения желчного пузыря – загибы, перетяжки.
- Эндокринные патологии, климакс у женщин.
Симптомы дисфункции желчного пузыря
Симптоматика патологического процесса зависит от типа дисфункции.
Таблица: Признаки ДЖВП в зависимости от типа заболевания
| Виды дисфункции | Гипомоторная дискинезия | Гипермоторная дискинезия |
| Симптоматика |
|
|
| Желтушность кожи, склер из-за нарушения оттока желчи.
Налет на языке – цвет белый или желтоватый. |
||
Повышение температуры при дисфункции желчных протоков не наблюдается. Ее наличие свидетельствует о начале воспалительного процесса, бактериальном поражении.
К какому врачу обратиться?

При нарушении системы пищеварения обратитесь к гастроэнтерологу
Лечением дисфункции системы пищеварения занимается:
По показаниям возможны консультации , .
Диагностика
Задачей врача на этапе обследования пациента является определение типа патологии, выявления причины дискинезии и исключение прочих заболеваний, в том числе и опухолевого генеза.
Обследование включает в себя:
- Осмотр и опрос пациента, пальпация живота.
- УЗИ – для определения размеров органа, исключения аномалий развития, опухолей, оценки сократительной деятельности желчного пузыря.
- Общий анализ крови – при повышении РОЭ можно судить о воспалительном процессе, повышение эозинофилов и лейкоцитов – возможно, глистная инвазия.
- Биохимия крови – может наблюдаться повышение билирубина и холестерина, появление С-реактивного белка.
- Холецистография – рентген органов ЖКТ с использованием контрастного вещества. В качестве контраста используют препараты йода перорально или инфузионно.
- Холангиография – по показаниям – рентгеновское исследование желчных протоков после введения контрастного вещества. Препарат вводится чрезкожно методом пунктирования. Одновременно врач проводит дренаж протоков. Манипуляция проводится под местным обезболиванием.
- Эндоскопическая холангиография – по показаниям – через ротовую полость при помощи эндоскопа проводят камеру в желчный пузырь. Вводится контраст, делаются снимки. Одновременно возможно удаление конкрементов.
- Дуоденальное зондирование – по показаниям – исследование состава желчи, оценка двигательной активности желчных протоков.

Холецистография с использованием контрастного вещества позволяет получить полную картину о состоянии ЖКТ
Методику обследования пациента определяет врач. Она может изменяться в зависимости от симптоматики и по мере поступления результатов исследования.
Лечение дискинезии желчевыводящих путей
Лечение нарушения моторики желчного пузыря проводится комплексно как у взрослых, так и у детей, а также зависит от типа дисфункции.
Тактика ведения пациента включает в себя:
- режим;
- нормализация питания;
- медикаментозная терапия;
- физиотерапию;
- санаторное лечение – по возможности.

Физиотерапию назначают нарушения моторики желчного пузыря
Кроме этого необходима нормализация психоэмоционального состояния, сна.
Лекарства
Медикаментозное лечение длительное и зависит от типа нарушения моторики желчных протоков.
При лечении гипомоторной дисфункции
Холеретики – Хофитол, Холензим, Аллохол – все они содержат либо желчь, либо желчные кислоты, пищеварительные ферменты, экстракты растений.
Активные компоненты препаратов усиливают сократительную деятельность желчного пузыря, улучшают переваривание пищи. На фоне приема увеличивается продукция желчи.

Прием Хофитола усиливает сократительную деятельность желчного пузыря
Индивидуальные дозировки подбирает врач. Длительность лечения – от 20 дней до 2 месяцев.
Препараты хорошо переносятся. На фоне приема может развиться диарея, различные аллергические реакции. В этом случае медикаментозную тактику пересматривают.
Эту группу препаратов не назначают при наличии:
- нефрита, гепатита в остром периоде;
- непроходимости желчных протоков;
- наличие конкрементов;
- индивидуальной чувствительности.
Тонизирующие средства на растительной основе, нормализующие состояние нервной системы :
- вытяжка из корня женьшеня.

Принимайте настойку элеутерококка для стабилизации нервной деятельности организма
Препараты стимулируют высшую нервную деятельность, снижают утомляемость, улучшают адаптацию организма к различным раздражителям.
Дозировки зависят от возраста и состояния пациента и могут составлять от 15 до 30 капель на 1 прием. Основным побочным эффектом настоек является бессонница. Поэтому их нежелательно принимать в вечернее время.
Противопоказания к назначению:
- детский возраст;
- беременность, лактация;
- индивидуальная непереносимость;
- бессонница в анамнезе;
- период менструации.
Тюбажи – с минеральной водой, сорбитом, магнезией – только в период ремиссии и по согласованию с врачом.
Процедура направлена на улучшение оттока желчи.

Тюбажи помогают поддерживать отток желчи в период ремиссии заболевания
Следует принять 100–200 мл воды или растворенных в ней сахаров, сульфата магния и лечь на правый бок на грелку на 40 минут. Запрещено при желчекаменной болезни, язвах в анамнезе, воспалении в печени.
При лечении гипермоторной дисфункции
Холекинетики – расслабляют желчные протоки, но увеличивают тонус самого пузыря, снимают спазмы, снижают уровень липидов в крови.
Типичные представители:- Оксафенамид;

Гепабене назначают для расслабления желчных протоков и снятия спазмов
И тот, и другой препарат принимают по 1 капсуле 3 раза в день. Из побочных действий наблюдались лишь эпизодические случаи диареи. Лекарственные средства не назначают при воспалительных процессах в печени в остром периоде.
Спазмолитики – Но-шпа, Папаверин – для расслабления гладких мышц. Это купирует болевой синдром во время приступа.

Но-шпа поможет убрать болевой синдром во время приступа
Дополнительно показаны седативные средства по выбору врача.
Народные средства
Фитотерапию относят к народным методам лечения. Но при этом используют лекарственные травы, применяемые в официальной медицине. Длительность лечения фитосборами составляет от 2 до 3 недель.
Отвар цветов бессмертника

Используйте цветы бессмертника для приготовления лечебного отвара
Потребуется 60 г растительного сырья и 1 л кипятка. Залить и укутать. Дать настояться до полного остывания отвара. Принимать по 100 мл за полчаса до приема пищи 3 раза в день.
Кукурузные рыльца

Заваривайте кукурузные рыльца для приготовления лечебного настоя
Необходимо 4 ст. л. залить 1 л кипящей воды. Укутать и оставить до остывания. Принимать по 1 столовой ложке 3 раза в день.
Ромашковый чай

Замените обычный чай на ромашковый для улучшения работы ЖКТ
Взять 1 ст. л. цветков ромашки аптечной и залить 1 стаканом кипящей воды. Настаивать 5 минут. Принимать по 1 стакану чая 3 раза в день.
Корень солодки

Проварите корень солодки для получения эффективного средства в борьбе с ДЖВП
Потребуется 2 чайных ложки измельченного растительного сырья. Залить стаканом кипятка и томить на малом огне 15 минут. Процедить и долить водой до полного стакана. Принимать по 100 мл 3 раза в день до еды.
Мятный чай

Принимайте мятный чай 3 раза в день до еды
Необходимо 2 ст. л. залить 1 стаканом кипящей воды. Настаивать 30 минут. Принимать по 100 мл 3 раза в день до еды. Курс лечения составляет 4 недели.
Диета при ДЖВП
Диета – это обязательный компонент терапии дисфункции желчевыводящих протоков. В первые несколько суток рекомендуется протертые супы, каши, овощные пюре. Голодание не показано.
Примерное меню
Питание должно быть дробным: в течение дня делать 5–6 приемов пищи.

При соблюдении диеты важно дробить питание — разделите суточную норму продуктов на 5-6 приемов пищи
Первый день:
- Завтрак – овощной салат, рисовая молочная каша, чай, хлеб с маслом.
- Второй завтрак – яблоко, запечённое или 250 мл фруктового сока.
- Обед – овощной суп, запеченная куриная грудка, тушеная капуста, компот.
- Полдник – печенье галетное, компот из сухофруктов.
- Ужин – пшенная каша, отварная говядина, салат из отварной свеклы с растительным маслом, чай.
- На ночь – стакан кисломолочного продукта.
Меню второго дня:
- Завтрак – овсянка на воде, стакан ряженки.
- Второй завтрак – фруктовое пюре.
- Обед – овощной суп, макаронные изделия, мясная запеканка на пару, зеленый чай, хлеб.
- Полдник – творог с изюмом и курагой, сметаной.
- Ужин – овощной салат, паровой омлет, чай.
- На ночь – стакан йогурта.
Особенности лечения у детей
Согласно медицинской статистике, у 90% детей с диагнозом дискинезия присутствовали эпизоды воспалительных заболеваний системы ЖКТ, глистные инвазии. В более взрослом возрасте развитию этой дисфункции способствует вегетососудистая дистония. У девочек подобное расстройство диагностируют чаще, чем у мальчиков.
Особенностью лечения этого состояния у детей является то, что на первое место выходит диетотерапия. Специализированного рациона не предусмотрено, достаточно соблюдать рекомендации по правильному питанию.
Они включают в себя минимизацию фаст-фуда, орешков, снеков, минеральной воды. Кроме этого, показано питание по требованию ребенка, по аппетиту. Не следует жестко придерживаться режимных моментов.
Перекусы разными вкусностями – орешки, конфеты, булочки – под строгим запретом. Лучшим выбором в этом случае являются фрукты.
Лекарственная терапия представлена препаратами для нормализации микрофлоры, спазмолитиками при болях, легкими успокоительными средствами на растительной основе, холеретиками. Дополнительно показаны массажи, электрофорезы со спазмолитиками, курс ЛФК.
Адекватная двигательная активность должна присутствовать на всех этапах лечения. Обязательные прогулки на свежем воздухе и положительные эмоции.
Особенности лечения при беременности
На ранних сроках нарушение оттока желчи является основной причиной развития тяжелых форм токсикоза. Это проявляется в виде приступов тошноты, рвоты, отсутствуем аппетита, потерей веса.
В этом случае лучшим решением будет госпитализация женщины в гинекологическое отделение стационара.

При ДЖВП у беременных необходима госпитализация и постоянный контроль врачей
Особенностью лечения беременных женщин с диагнозом ДЖВП является то, что многие лекарственные препараты запрещены в гестационном периоде. Основная тактика ведения пациентки заключается в соблюдении принципов рационального питания, еда по аппетиту. Запрещено «есть за двоих» как рекомендуют бабушки.
Допустимое медикаментозное лечения – это прием фитосборов. Например, отвары кукурузных рылец, укропа, мяты. Допускается прием спазмолитиков.
Самоназначение фитопрепаратов во время гестации неуместно. Лечение проводится только под наблюдением гинеколога.
ДЖВП не является показанием к прерыванию беременности, к проведению кесарева сечения. Дисфункция не отражается на протекании естественных родов.
Возможные осложнения
ДЖВП не является нормальным состоянием для организма. Лечение должно проводиться в полном объеме. В противном случае возможно развитие следующих осложнений:
- холецистит – воспалительный процесс с вовлечением желчного пузыря;
- появление конкрементов в желчном пузыре;
- панкреатит острый и хронический;
- дуоденит – воспалительный процесс в двенадцатиперстной кишке.

Дуоденит и холецистит — частые осложнение при неправильном лечении ДЖВП
Профилактика
Лучшей профилактикой дисфункции желчного пузыря является своевременное лечение заболеваний ЖКТ, глистных инвазий, патологий нервной системы. Показана нормализация питания, адекватная двигательная активность, полноценный отдых для всех категорий пациентов.
ДЖВП – не является приговором, но состояние организма нужно привести в норму. Обязательно выявите истинную причину дисфункции и соблюдайте рекомендации гастроэнтеролога.
Дискинезия желчевыводящих путей – заболевание, при котором нарушается моторика желчного пузыря и происходит сбой в работе желчных протоков, что служит причиной застоя желчи или же чрезмерного ее выделения.
Данное расстройство встречается в основном у женщин. Как правило, дискинезией желчевыводящих путей страдают пациентки молодого возраста (20-40 лет), худощавого телосложения. У некоторых женщин выражена взаимосвязь между обострением жалоб и периодом менструального цикла (обострение наступает за 1-4 дня до начала месячных), также заболевание может обостряться в климактерический период.
Так как при данном заболевании происходят изменения в свойствах желчи, то нарушается всасываемость некоторых важных веществ и жирорастворимых витаминов. В группе риска находятся женщины, имеющие заболевания, касающиеся половой сферы, а также люди, часто подвергающиеся стрессам.
Различают две основные формы дискинезий желчного пузыря:
- Гипертоническая (гиперкинетическая) – тонус желчного пузыря повышен;
- Гипотоническая – тонус желчного пузыря понижен.
Причины возникновения
Почему возникает дискинезия желчевыводящих путей, и что это такое? Первичные причины
- Длительное, систематическое нарушение режима питания (нерегулярный прием пищи, переедание, привычка сытно есть перед сном, злоупотребление острой. жирной пищей).
- Расстройства нейрогуморальных регуляторных механизмов желчевыводящих путей.
- Малоподвижный образ жизни, врожденная слаборазвитая мышечная масса.
- Нейроциркуляторная дистония, неврозы, стресс.
Вторичные причины дискинезии желчевыводящих путей:
- Ранее перенесенный острый .
- , инфекции ().
- При перегибах шейки или тела желчного пузыря (органические причины).
- При , энтеритах.
- Хронические воспалительные процессы брюшной полости (хроническое воспаление яичников, и др.).
- Гормональные нарушения (климакс, нарушения менструального цикла, недостаточность эндокринных желез: гипотиреоз, недостаток эстрогенов и др.).
Чаще всего дискинезия желчевыводящих путей является фоновым симптомом, а не отдельным. Она свидетельствует о наличии камней в желчном пузыре, возникновении панкреатита, или других отклонений в функции желчного пузыря. Также заболевание может развиться вследствие употребления определенных продуктов питания: сладкое, алкоголь, жирные и жаренные продукты питания. Сильный психологический или эмоциональный стресс может стать причиной начала дискинезии.
Классификация
Существуют 2 типа дискинезии:
- Дискинезия по гипокинетическому типу : желчный пузырь – отаничный (расслабленный), он плохо сокращается, растягивается, имеет значительно больший объем, поэтому возникает застой желчи и нарушение ее химического состава, что чревато формированием камней в желчном пузыре. Данный тип дискинезии встречается значительно чаще.
- Дискинезия по гиперкинетическому типу : желчный пузырь находится в постоянном тонусе и резко реагирует на поступление пищи в просвет двенадцатиперстной кишки резкими сокращениями, выбрасывая порцию желчи под большим напором.
Соответственно, в зависимости от того, какой тип дискинезияи желчевыводящих путей у вас обнаружен, симптомы болезни и способы лечения будут разниться.

Симптомы дискинезии желчевыводящих путей
Рассматривая симптомы дискинезии, стоит отметить, что они зависят от формы заболевания.
Смешанные варианты ДЖВП обычно проявляются:
- запорами или их чередованием с поносами,
- нарушением аппетита,
- болезненностью при прощупывании живота и правого бока,
- колебаниями массы тела,
- отрыжками, горечью во рту,
- общим нарушением состояния.
Для гипотонической дискинезии характерны такие симптомы:
- боли ноющего характера, возникающие в правом подреберье;
- постоянное чувство тошноты;
- рвоты.
Для гипотонической формы недуга характерен такой набор признаков:
- боли острого характера, периодически возникающие в правом подреберье, с отдачей болевых ощущений в область спины, шеи и челюсти. Как правило, такие боли длятся порядка получаса, в основном после приёма пищи;
- постоянное чувство тошноты;
- пониженный аппетит;
- общая слабость организма, боли головы.
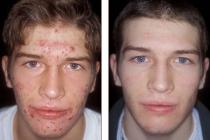
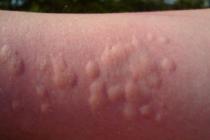
Важно знать, что болезнь не только проявляет себя гастроэнтерологической клинической картиной, но также и оказывает влияние на общее состояние пациентов. Приблизительно каждый второй большой с диагнозом дискинезия желчных путей обращается изначально к дерматологу из-за . Эти симптомы на коже указывают на проблемы с ЖКТ. При этом пациентов беспокоит регулярный кожный зуд, сопровождающийся сухостью и шелушением кожи. Могут возникать пузыри с водянистым содержимым.
Диагностика дискинезии желчевыводящих путей
В качестве лабораторных и инструментальных методов обследования назначают:
- и мочи,
- анализ кала на лямблии и копрограмма,
- печеночные пробы, биохимия крови,
- проведение ультразвукового обследования печени и желчного пузыря с желчегонным завтраком,
- проведение фиброгастродуоденоскопии (глотают «лапочку»),
- при необходимости проводится желудочное и кишечное зондирование с взятием проб желчи по стадиям.
Тем не менее, основным методом диагностики ДЖВП является ультразвуковое исследование. С помощью УЗИ можно оценить анатомические особенности желчного пузыря и его путей, проверить наличие камней и увидеть воспаление. Иногда проводят нагрузочную пробу, позволяющую определить вид дискинезии.

Лечение дискинезии желчевыводящих путей
- Лечение гиперкинетической формы дискинезии . Гиперкинетические формы дискинезии требуют ограничения в диете механических и химических пищевых раздражителей и жиров. Используется стол №5, обогащенный продуктами, содержащими соли магния. Для снятия спазма гладкой мускулатуры используются нитраты, миотропные спазмолитики (но-шпа, папаверин, мебеверин, гимекромон), холинолитики (гастроцепин), а также нифедипин (коринфар), снижающий тонус сфинктера Одди в дозе 10-20 мг 3 раза в день.
- Лечение гипокинетической формы дискинезии . Следует применять диету в рамках стола №5, при гипокинетических дискинезиях пища должна быть обогащена фруктами, овощами, продуктами, содержащими растительную клетчатку и соли магния (пищевые отруби, гречневая каша, творог, капуста, яблоки, морковь, мясо, отвар шиповника). Опорожнению желчного пузыря также способствует растительное масло, сметана, сливки, яйца. Необходимо наладить нормальное функционирование кишечника, что рефлекторно стимулирует сокращение желчного пузыря. Также назначаются холекинетики (ксилит, магния сульфат, сорбит).
Пациентам с дискинезией желчевыводящих путей показано наблюдение гастроэнтеролога и невролога, ежегодные оздоровительные курсы в бальнеологических санаториях.
Физиотерапия
При гипотонически-гипокинетическом варианте более действенными оказываются диадинамические токи, фарадизация, синусоидальные модулированные токи, низкоимпульсные токи, ультразвук низкой интенсивности, жемчужные и углекислые ванны.
В случае гипертонически-гиперкинетической формы дискинезии пациентам рекомендуются индуктотермия (электрод-диск помещают над правым подреберьем), УВЧ, микроволновая терапия (СВЧ), ультразвук высокой интенсивности, электрофорез новокаина, аппликации озокерита или парафина, гальваногрязь, хвойные, радоновые и сероводородные ванны.
Диета при дискинезии
Любые советы, как лечить дискинезию желчевыводящих путей будут бесполезны, если вы не будете придерживаться определенных правил в питании, способствующих нормализации состояния желчевыводящих путей.
Правильное питание будет способствовать созданию благоприятных условий для нормальной работы ЖКТ и приведению в норму работы желчных путей:
- запрещается все сильно соленое, кислое, горькое и острое;
- ограничиваются приправы и специи, жареное запрещено;
- резко ограничивается в питании жир с заменой его максимально на растительные масла;
- накладывается строгий запрет на потенциально вредные и раздражающие продукты (чипсы, орешки, газировки, фаст-фуд, соленая рыба);
- все питание первое время дается в теплом и полужидком виде, особенно при болевых приступах;
- вся пища отваривается, готовится на пару или тушится, запекается в фольге.
Примерное меню на день:
- Завтрак: яйцо всмятку, молочная каша, чай с сахаром, бутерброд с маслом и сыром.
- Второй завтрак: любые фрукты.
- Обед: любой вегетарианский суп, запеченная рыба с пюре из картофеля, овощной салат (например, капустный), компот.
- Полдник: стакан молока, йогурта, ряженки или кефира, пара зефирок или мармеладок.
- Ужин: паровые фрикадельки с вермишелью, сладкий чай.
- Перед сном: стакан кефира или питьевого йогурта.

Лечение детей с дискинезии желчевыводящих путей
У детей с дискинезии желчевыводящих путей лечение проводят до полной ликвидации застоя желчи и признаков нарушения желчеоттока. При сильно выраженных болях желательно 10-14 дней лечить ребенка в условиях стационара, а затем – в условиях местного санатория.
Своевременная диагностика нарушений функции желчевыводящих путей и правильное лечение детей в зависимости от типа выявленных нарушений позволяет предупредить формирование в дальнейшем воспалительных заболеваний желчного пузыря, печени, поджелудочной железы и препятствует раннему камнеобразованию в желчном пузыре и почках.
Профилактика
Чтобы патология не развилась, соблюдайте следующие правила:
- полноценный ночной сон не менее 8 часов;
- ложитесь не позже 11 часов вечера;
- чередуйте умственный и физический труд;
- прогулки на свежем воздухе;
- питайтесь полноценно: употребляйте больше растительной пищи, крупяных изделий, отварных животных продуктов, меньше –
- жареного мяса или рыбы;
- исключайте психотравмирующие ситуации.
Вторичная профилактика (то есть после возникновения дискинезии желчевыводящих путей) заключается в наиболее раннем ее выявлении, например, при регулярном проведении профилактических осмотров. Дискинезия желчевыводящих путей не уменьшает продолжительность жизни, но влияет на ее качество.
При терапии такого состояния, как (ДЖВП), необходимо разобраться с его причинами. Обращают внимание на образ жизни, уровень физической активности, стрессы, проверяют состояние гормональной системы организма. Если есть проблемы с диетой, проводят коррекцию питания.
Значительно облегчить состояние больного и помочь добиться стойкой ремиссии помогут желчегонные препараты, назначаемые врачом при дискинезии после обследования больного. Рассмотрим механизм их действия на примере часто назначаемых торговых наименований препаратов.
Фламин – фитопрепарат на основе цветов бессмертника, оказывающего желчегонный эффект. Обладает холетическими, холекинетическими, спазмолитическими и противомикробными свойствами. Фламин улучшает мышечную активность желчного пузыря и приводит к усилению оттока желчи.
Лекарство способствует более полному усвоению пищи, стимулируя секрецию желудочного сока, и активизирует работу поджелудочной железы. Значимыми считаются его противовоспалительные и гепатопротекторные свойства, что позволяет применять его для терапии заболеваний, связанных с развитием воспалительных процессов в печени. Фламин производится в виде таблеток, капсул, порошков и мази.
Показания и противопоказания
Препарат применяется для лечения следующих заболеваний:
- холецистит (хронический и острый),
- гепатохолецистит хронический,
- восстановление после гепатита;
- ДВЖП;
- заболевание печени воспалительного характера.
Необходимо понимать, что данный лекарственный препарат используют только в комплексе с другими лекарствами.
Фламин не назначают при наличии:
- аллергической реакции на какие-либо компоненты препарата;
- камней или спазма желчевыводящих протоков;
- язвенной болезни желудка в стадии обострения;
- воспалительных состояний печени и желчевыводящих путей в острой фазе;
- печеночной недостаточности в тяжелой форме.
Ограничение использования лекарства распространяется также на детский возраст до 5 лет.
Побочные действия
К возможным побочным действиям Фламина относятся аллергические реакции: сыпь, гиперемия, отечность. В редких случаях также отмечают повышение артериального давления у больных с артериальной гипертензией. В подобных ситуациях необходима консультация врача о возможности дальнейшего лечения.
Дозировка препарата должна подбираться лечащим врачом и не превышать указанных в инструкции норм.
Фламин в форме капсул назначают взрослым и детям от 5 лет за полчаса до еды:
- детям 5-10 лет –1 капсула в сутки;
- детям и подросткам 10-14 лет – 2 капсулы в сутки;
- взрослым – 3 капсулы в сутки.
При необходимости, после консультации врача, разовую дозу препарата увеличивают. Детям до 5 лет рекомендуется принимать данное желчегонное средство в форме суспензии. Курс лечения составляет 10-40 дней; если есть необходимость, проводят еще один курс с перерывом 5 дней.
Аллохол
Аллохол имеет в составе как растительные, так и животные компоненты, способствующие усилению секреции желчи. Активные компоненты Аллохола: желчь в сухом виде, крапива, чеснок и уголь активированный. Лечебные свойства лекарства связаны с рефлексами слизистой кишечника и его влиянием на печень: препарат увеличивает секрецию желчи.
Помимо увеличения объема вырабатываемой желчи, Аллохол способствует улучшению двигательной функции ЖКТ, значительно уменьшает негативные процессы в кишечнике. Лекарство выпускается в форме таблеток для взрослых пациентов и таблеток с половинной концентрацией активных веществ для детей.
Показания и противопоказания
Показаниями к использованию препарата являются:
- холецистит в хронической форме;
- холангит в хронической форме;
- ДЖВП;
- запор, связанный со слабым тонусом кишечника.
- аллергических реакций;
- гепатита (в острой форме);
- желчнокаменной болезни;
- панкреатита (в острой фазе);
- спазма сфинктера Одд;
- энтероколита (в острой форме);
- обтурационной желтухи.
Побочные действия
Побочные действия связаны с повышенной чувствительностью к компонентам Аллохола. Возможны сыпь, понос, кожный зуд. В таких случаях нужна консультация врача по поводу возможности дальнейшего использования лекарства.
Способ применения и дозировка
Взрослые принимают лекарство следующим образом: после еды по 1-2 таблетки четыре раза в сутки, продолжительность приема до четырех недель. После этого, при необходимости, продолжают лечение. Дозу уменьшают до 1 таблетки 2-3 раза в сутки один-два месяца. Дозировку детям определяет лечащий врач.
Холосас
Лечебный эффект препарата Холосас обусловлен содержанием в нем концентрата из плодов шиповника. Лекарство уменьшает вязкость и ускоряет секрецию желчи. Действующий компонент сиропа приводит к расслаблению сфинктеров и активизирует желчный пузырь, усиливая тонус гладких мышц.
Холосас улучшает сократительную способность кишечника, ускоряет секрецию ферментов поджелудочной железы, что улучшает обмен веществ. В плодах шиповника содержатся витамины, дающие оздоровительный эффект. За счет наличия пектина, Холосас работает как диуретик, не вызывая раздражения почечного эпителия. Холосас на сегодняшний день производится в виде сиропа.
Показания и противопоказания
Применение лекарственного средства показано:
- при ДЖВП – в комплексной терапии;
- гепатите с затруднением оттока желчи в хронической форме;
- холецистите (хроническая форма);
- дефиците витаминов Р и С;
- алкогольной интоксикации;
- общем снижении уровня иммунитета и замедлении метаболизма.
Противопоказаниями к лечению являются.